Działalność Centrum Leczenia Piersi Szpitala na Klinach koncentruje się na diagnostyce pozwalającej na wykrycie wszelkiego rodzaju zmian patologicznych piersi w początkowej fazie, aby maksymalnie zwiększyć szansę na całkowite wyleczenie.
Zajmujemy się diagnostyką i leczeniem łagodnych zmian piersi oraz zmian nowotworowych w tym min. guzów piersi, gruczolaków, gruczolakowłókniaków, włókniaków, torbieli oraz nowotworów złośliwych piersi.
W ramach diagnostyki naszym pacjentkom zapewniamy dostęp do badań ultrasonograficznych oraz biopsji, która jest komfortowym i bezbolesnym zabiegiem polegającym na pobraniu tylko wycinków z podejrzanego guza w celu diagnostyki.
Leczenie operacyjne obejmuje usuwanie zmian łagodnych jak również zabiegi w zakresie nowotworów piersi w tym m.in. zabiegi oszczędzające, zabiegi onkoplastyczne, zabiegi radykalne, biopsje węzłów wartowniczych, jak również rekonstrukcje piersi (jednoczasowe i odroczone).
Chcesz dowiedzieć się więcej na temat leczenia piersi?
Wypełnij poniższy formularz, skontaktuje się z Tobą Opiekun Pacjenta i ustali wszystkie szczegóły konsultacji z ginekologiem specjalizującym się w leczeniu piersi.
Nasi specjaliści
Postawiliśmy na grono specjalistów z wieloletnią, kliniczną praktyką. Dowiedz się więcej o naszych poradniach i kadrze medycznej.
Rak piersi w liczbach
Według danych Światowej Organizacji Zdrowia (WHO) rak piersi aktualnie zajmuje pierwsze miejsce wśród najczęściej diagnozowanych nowotworów na świecie. Każdego roku jest on wykrywany u około 12% kobiet, co odpowiada rocznym zachorowaniom na poziomie 1,7 mln i zgonom na poziomie ponad 500 tysięcy. Statystyki dotyczące całkowitej liczby nowotworów piersi nie są pocieszające. Przez ostatnie 20 lat liczba ta zwiększyła się o niemal 100%, a w samej Polsce pomiędzy 1999 a 2017 r. wzrost wyniósł niemal 50%.
W naszym kraju, tak jak na całym świecie, to także rak piersi występuje u kobiet najczęściej spośród wszystkich nowotworów, co potwierdzają dane z Krajowego Rejestru Nowotworów, według którego w 2020r. na raka piersi zachorowało 19 tysięcy Polek. Co więcej, według szacunków Organizacji Współpracy Gospodarczej i Rozwoju (OECD) w 2020 roku zmarło średnio 41,8 / 100 tys. Polek, podczas gdy w 2015 r. było to 31.1 / 100 tys. Dane statystyczne potwierdzają jak wielkim wyzwaniem onkologicznym jest obecnie rak piersi, ponieważ żyjemy w kraju, gdzie obserwujemy ciągły wzrost zachorowalności i śmiertelności spowodowany tym nowotworem.
Czynniki zachorowania
Czynniki ryzyka zachorowania na nowotwór piersi można podzielić na czynniki genetyczne oraz czynniki związane z fizjologiczną aktywnością hormonów i trybem życia.
Za około 5-10% przypadków nowotworu piersi odpowiadają uwarunkowania genetyczne, tzn. rak piersi występuje u kobiet, których członkinie najbliższej rodziny (mama, siostra) także chorowały na nowotwór piersi i/lub jajnika oraz u których stwierdzono mutację genu BRCA1 lub BRCA2, lub innych. Obecność mutacji w genie BRCA1 wiąże się ze wzrostem ryzyka zachorowania na raka piersi o około 65-90%, a ryzyko wystąpienia raka jajnika wzrasta o około 40%. Mutacja BRCA2 jest natomiast odpowiedzialna za około 30-55% zachorowań na raka piersi i około 25% na raka jajnika. Wartym podkreślenia jest fakt, że powyższe mutacje nie oznaczają, że na pewno dojdzie do zachorowania na raka piersi lub jajnika. Świadczą tylko o podwyższonym ryzyku zachorowania na dany typ nowotworu. Niestety, przy obciążonym wywiadzie rodzinnym to ryzyko jest większe, a więc kobiety, których matka, siostra czy córka chorowały – a szczególnie jeśli miało to miejsce w okresie przedmenopauzalnym – są zdecydowanie bardziej narażone na tę chorobę. W każdym takim przypadku, gdy w rodzinie wystąpił rak piersi lub jajnika, dobrze jest przebadać się pod kątem mutacji BRCA1 i BRCA2, gdyż ich wykrycie ułatwia diagnostykę i leczenie.
Pozostałe najczęstsze czynniki, zwiększające ryzyko zachorowania na raka piersi, które nie mają podłoża genetycznego to:
- wiek kobiety – szczególnie narażona grupa to panie w przedziale wiekowym 50-69 lat, jednak należy pamiętać, że nowotwór może pojawić się w każdym wieku, także u młodszych kobiet
- otyłość (szczególnie w okresie pomenopauzalnym)
- nieposiadanie dzieci lub pierwszy poród po 35 roku życia
- rozrostowe choroby piersi
- zmiany atypowe predysponujące w piersi np. atypowy rozrost wewnątrzprzewodowy ADH
- endogenne czynniki hormonalne – przedwczesna pierwsza miesiączka (przed 12 rż.) lub późna menopauza po 55 rż.
- egzogenne czynniki hormonalne – długotrwałe stosowanie doustnej antykoncepcji hormonalnej i/lub hormonalnej terapii zastępczej
- ekspozycja na promieniowanie jonizujące
- wcześniejsze zachorowania na raka piersi, jajnika lub endometrium
- budowa piersi w, której dominuje duża ilość tkanki gruczołowej
- przebycie radioterapii

W jakim wieku kobiety chorują na raka piersi?
Grupę pacjentek najbardziej narażonych na zachorowanie na raka piersi stanowią kobiety w okresie około- i post-menopauzalnym, a więc w przedziale od 50 do 69 lat. Zachorowania u kobiet po 50 roku życia odpowiadają za około 80% wszystkich diagnoz tego nowotworu. Przed 45 rokiem życia rak piersi należy do rzadkości i zwykle występuje na podłożu genetycznym. Wczesny wiek zachorowania niestety nie jest korzystnym czynnikiem rokowniczym i często wiąże się z agresywnym przebiegiem choroby. Należy zwrócić uwagę na fakt, iż u kobiet, głównie młodszych, istnieje ryzyko rozwinięcia się zapalnego raka piersi, a ten nierzadko mylnie rozpoznawany jest jako zwykłe zapalenie piersi. Nieprawidłowa diagnostyka i błędne rozpoznania przyczyniają się do stosowania niewłaściwego leczenia i opóźniają ostateczną diagnozę. To właśnie dlatego wśród rekomendowanych badań profilaktycznych w kierunku raka piersi wymienia się USG, które powinno być wykonywane regularnie u kobiet po 30 roku życia, szczególnie z obciążonym wywiadem rodzinnym. U kobiet z gęstą, gruczołową budową piersi, oraz w przypadku pojawienia się wątpliwości podczas badania USG rekomenduje się wykonanie rezonansu magnetycznego piersi.
W Polsce prowadzony jest finansowany przez NFZ program badań przesiewowych w kierunku raka piersi. Mogą się do niego zgłosić kobiety pomiędzy 50 a 69 rokiem życia. Każdej pani w tym wieku co dwa lata przysługuje bezpłatna mammografia, a przy stwierdzeniu nieprawidłowości istnieje możliwość poszerzenia diagnostyki i rozpoczęcia adekwatnego leczenia.
Jakie objawy daje rak piersi?
Na wczesnym etapie choroby rak piersi przebiega zwykle bezobjawowo, a jego wykrycie jest możliwe praktycznie tylko dzięki badaniom diagnostycznym takim jak mammografia lub USG piersi. Klinicznie, pierwszym zauważalnym objawem choroby jest zazwyczaj bezbolesny, twardy guzek lokalizujący się w zewnętrznym górnym kwadrancie piersi. Zmiana początkowo jest niewielka, lecz z czasem może rosnąć i zacząć zaciągać skórę w swoim rzucie, powodować owrzodzenia i zniekształcać obrys piersi. Gdy nowotwór jest umiejscowiony centralnie może dojść do inwersji, czyli wciągnięcia brodawki sutkowej do środka piersi. Wśród innych objawów nowotworu wymienia się także wyciek o krwistym charakterze z brodawki sutkowej, powstanie na niej owrzodzenia, zaczerwienienie piersi oraz zwiększenie jej napięcia, asymetrię piersi, zmianę struktury skóry piersi (tzw. skórkę pomarańczową) oraz powiększenie się węzłów chłonnych w dole pachowym.
W każdym przypadku zauważenia u siebie niepokojących zmian wymienionych powyżej należy niezwłocznie zgłosić do lekarza onkologa lub chirurga w celu rozpoczęcia diagnostyki . Pamiętajmy, że wcześniejsza diagnoza daje większą szansę na sukces terapeutyczny i powrót do zdrowia, a nowotwór pozostawiony bez leczenia prowadzi do powstania rozsianych zmian a co za tym idzie wymaga bardziej inwazyjnego leczenia.
Diagnostyka raka piersi
Podstawowym elementem profilaktyki raka piersi są regularne wizyty u onkologa lub chirurga, który posługując się badaniem palpacyjnym (dotykowym) ma szansę wyczuć w piersi guz, a w dołach pachowych uchwycić powiększenie się węzłów chłonnych. Jeżeli podczas badania lekarz wykryje nieprawidłowości niezbędne jest poszerzenie diagnostyki o mammografię i USG piersi, a w niektórych przypadkach także o rezonans magnetyczny. Aktualnie najczulszą metodą w procesie diagnostycznym raka piersi jest mammografia, która pozwala na wykrycie nawet kilkumilimetrowych zmian i określenie ich lokalizacji. O złośliwości wykrytego guza w badaniu mammograficznym mogą świadczyć jego lity charakter, intensywne wysycenie, mikrozwapnienia a także wszelkie zaburzenia struktury gruczołu piersiowego. Niestety na podstawie powyższych badań profilaktycznych i obrazowych, nie ma możliwości postawienia ostatecznej diagnozy dotyczącej złośliwego charakteru zmiany. Aby potwierdzić przypuszczenia co do złośliwości guza konieczna jest biopsja, podczas której pobierany jest fragment tkanki guza do weryfikacji podczas badania histopatologicznego. Jeżeli badanie histopatologa potwierdzi, że jest to rak piersi, kolejnym krokiem jest badanie immunohistochemiczne, które na celu określić podtyp nowotworu w celu dobrania optymalnego schematu terapeutycznego.
Wybór ścieżki leczenia raka piersi
Przy wyborze optymalnej ścieżki leczenia raka piersi kluczowe są wyniki badania histopatologicznego, badania obrazowe piersi (USG i mammografia) oraz badania przesiewowe (USG jamy brzusznej i prześwietlenie klatki piersiowej) jak również określenie czynników prognostycznych i predykcyjnych.
Leczenie nowotworu piersi możemy podzielić na miejscowe oraz systemowe. Metody leczenia miejscowego obejmują:
- usunięcie samego guza z marginesem zdrowych tkanek (z zaoszczędzeniem piersi),
- mastektomię, czyli usunięcie całej piersi,
- mastektomię lub zabieg oszczędzający rozszerzony o usunięcie wszystkich pachowych węzłów chłonnych lub przy braku podejrzenia przerzutów – jedynie węzła wartowniczego
Po leczeniu operacyjnym miejscowym, u pacjentek często stosuje się dodatkowo radioterapię. Jej zadaniem jest zmniejszenie ryzyka nawrotu choroby. Radioterapia jest także metodą alternatywną dla pacjentek, które nie kwalifikują się do leczenia operacyjnego.
Wśród metod leczenia systemowego wyróżnia się chemioterapię, hormonoterapię, immunoterapię oraz leczenie molekularne (przyjmowane leków w postaci doustnej lub dożylnej). Celem leczenia systemowego jest wpływanie na wszystkie komórki organizmu, a nie tylko na te objęte nowotworem. Leczenie systemowe może być włączone jako wstępne czyli neoadjuwantowe lub po leczeniu chirurgicznym jako leczenie uzupełniające.
Dobór optymalnego sposobu leczenia dla pacjentek dotkniętych rakiem piersi odbywa się zawsze indywidualnie i jest ustalane na podstawie stopnia zaawansowania nowotworu, jego rodzaju oraz ogólnego stanu zdrowia i wieku pacjentki.
Leczenie chirurgiczne raka piersi – mastektomia

Leczenie chirurgiczne raka piersi dzielimy na leczenie oszczędzające gruczoł piersiowy (wycinany jest fragment piersi, a konkretnie guz z marginesem zdrowych tkanek) oraz leczenie amputacyjne, podczas, którego w całości wycinany jest gruczoł piersiowy.
Mastektomia, inaczej zwana amputacją piersi, należy do radykalnych metod leczenia operacyjnego. Podczas zabiegu gruczoł piersiowy jest usuwany w całości, zwykle razem ze skórą piersi, brodawką i otoczką sutkową. Zabiegi mastektomii wykonywane są przede wszystkim w miejscowo zaawansowanym raku piersi, przy braku możliwości zastosowania leczenia oszczędzającego oraz w przypadku diagnozy raka wieloogniskowego i wieloośrodkowego. Zdarzają się sytuacje kliniczne, w których onkologowie mogą pozwolić sobie na modyfikację leczenia operacyjnego i wykonanie amputacji podskórnej piersi. W tym przypadku można zaoszczędzić skórę, a niekiedy także brodawkę sutkową oraz jednoczasowo wykonać zabieg odtwórczy piersi. Takie postępowanie jest możliwe tylko w wybranych sytuacjach. Trzeba pamiętać, że przy wyborze ścieżki terapeutycznej lekarz kieruje się przede wszystkim jak najlepszym efektem leczenia, czyli jak najlepszym wynikiem onkologicznym a aspekty wizualne są kwestią drugoplanową. Mastektomia podskórna pozwala na przeprowadzenie rekonstrukcji piersi podczas jednej operacji dzięki zastosowaniu implantu. Kwalifikacja do takiego zabiegu jest zależna od rozmiaru guza (bądź guzów), rozpoznania histologicznego, odległości guza od powięzi mięśniowej, skóry i brodawki sutkowej oraz ewentualnej konieczności naświetlania pooperacyjnego.
Leczenie rekonstrukcyjne można zaproponować także pacjentkom, które przeszły amputację klasyczną. W ich przypadku mamy do czynienia z rekonstrukcją odroczoną. Wpływ na kwalifikację do odroczonej operacji odtwórczej mają: stan po radioterapii lub chemioterapii, wystąpienie wznowy miejscowej, a także zakres pierwotnej amputacji.
W grupie kobiet z potwierdzoną mutacją genu BRCA1 i BRCA2 oraz przy częstym rodzinnym występowaniu nowotworów piersi i jajnika, istnieją wskazania do mastektomii profilaktycznej. Jest to działanie mające na celu zapobieganie rozwojowi nowotworu, które podejmuje się u zdrowych kobiet, bez diagnozy nowotworowej.
Czy rak piersi daje przerzuty?
Niestety rak piersi tak jak inne nowotwory w zaawansowanym stadium daje przerzuty. W tym przypadku szerzą się najpierw drogą naczyń limfatycznych do regionalnych węzłów chłonnych pachowych, a następnie do bardziej odległych narządów i tkanek takich jak kości (70-80% przerzutów), wątroba, płuca czy mózg. Możliwą lokalizacją przerzutów jest także blizna pooperacyjna oraz fragment oszczędzonego podczas operacji miąższu piersi, dlatego po przejściu zabiegu oszczędzającego nadal należy zachować czujność onkologiczną. Również druga pierś, wcześniej zdrowa, może stać się miejscem wtórnych ognisk nowotworu.
Diagnostyka przerzutów odległych w raku piersi opiera się na wykorzystaniu zaawansowanych technik obrazowania, wśród których najczęściej zlecane są scyntygrafia kości oraz badania obrazowe klatki piersiowej i czaszki. Wykrycie przerzutów odległych w momencie rozpoznania raka piersi znacząco pogorsza rokowania. Ogranicza to zakres dostępnych metod leczenia i zmniejsza szanse pacjentki na całkowite wyleczenie choroby, dlatego tak istotne jest wczesne wykrywanie nowotworu, zanim przejdzie on w stadium inwazyjne i rozprzestrzeni się w organizmie.
Rak piersi – badania profilaktyczne
Niestety rak piersi tak jak inne nowotwory w zaawansowanym stadium daje przerzuty. W tym przypadku szerzą się najpierw drogą naczyń limfatycznych do regionalnych węzłów chłonnych pachowych, a następnie do bardziej odległych narządów i tkanek takich jak kości (70-80% przerzutów), wątroba, płuca czy mózg. Możliwą lokalizacją przerzutów jest także blizna pooperacyjna oraz fragment oszczędzonego podczas operacji miąższu piersi, dlatego po przejściu zabiegu oszczędzającego nadal należy zachować czujność onkologiczną. Również druga pierś, wcześniej zdrowa, może stać się miejscem wtórnych ognisk nowotworu.
Diagnostyka przerzutów odległych w raku piersi opiera się na wykorzystaniu zaawansowanych technik obrazowania, wśród których najczęściej zlecane są scyntygrafia kości oraz badania obrazowe klatki piersiowej i czaszki. Wykrycie przerzutów odległych w momencie rozpoznania raka piersi znacząco pogorsza rokowania. Ogranicza to zakres dostępnych metod leczenia i zmniejsza szanse pacjentki na całkowite wyleczenie choroby, dlatego tak istotne jest wczesne wykrywanie nowotworu, zanim przejdzie on w stadium inwazyjne i rozprzestrzeni się w organizmie.
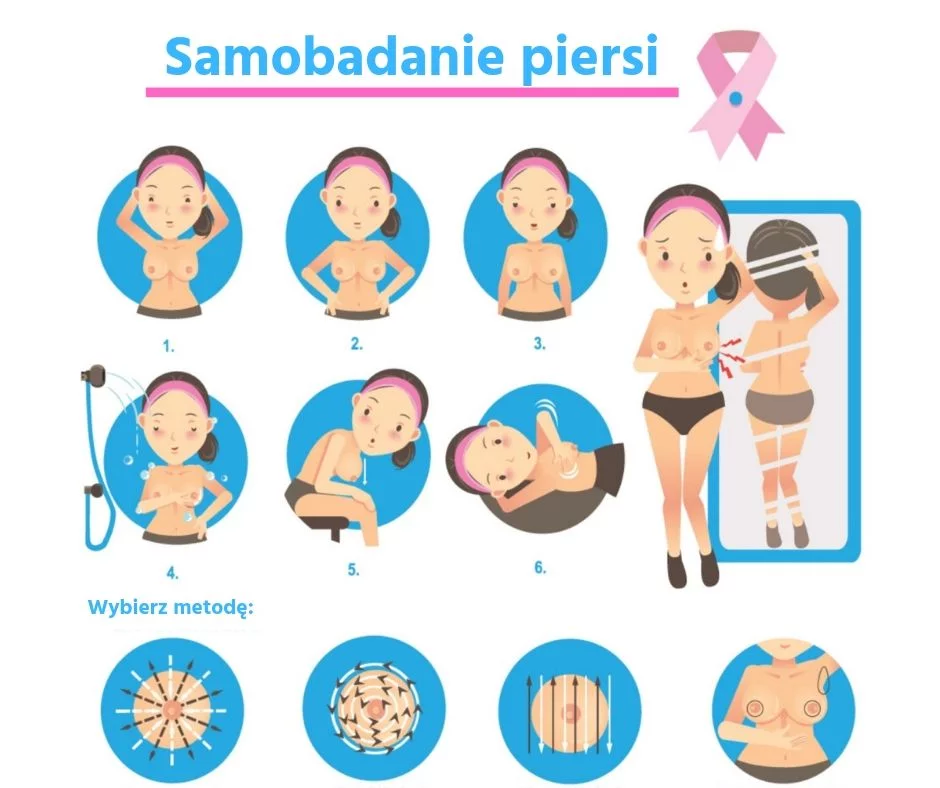
Samobadanie piersi, jak prawidłowo je wykonać
Samobadanie piersi to podstawowa metoda kontroli, która stanowi kluczowy element profilaktyki raka piersi. Badanie jest bezbolesne i może być wykonywane przez każdą kobietę w warunkach domowych. Regularna samokontrola piersi pozwala wykryć zmiany na wczesnym etapie rozwoju choroby nowotworowej, a to wiąże się z bardziej optymistycznymi rokowaniami dla pacjentek.
Samokontrola piersi jest zalecana u kobiet w każdym wieku. Kiedy i jak często powinno się ją przeprowadzać? Zaleca się, aby robić to raz w miesiącu, u młodszych pań najlepiej aby był to zawsze ten sam dzień cyklu, tydzień po zakończeniu krwawienia miesięcznego. U kobiet po menopauzie istotne jest systematyczne wykonywanie badania, na przykład tego samego dnia każdego miesiąca.
Badanie można przeprowadzić w różnych pozycjach, stojąc przed lustrem, czy leżąc, ważne żeby robić to dokładnie i bez pośpiechu, oglądając i badając palpacyjnie każdą pierś oddzielnie. Badanie zaczynamy unosząc obie ręce do góry i oceniając piersi wizualnie, sprawdzając ich symetrię względem siebie, kształt oraz oceniając węzły pachowe w dołach pachowych. Następnie oglądamy dokładnie skórę piersi, zwracając uwagę na ewentualne zmiany w jej wyglądzie takie jak zaczerwienienia, owrzodzenia czy efekt tzw. skórki pomarańczowej. Przyglądamy się brodawkom oraz ich otoczkom, sprawdzamy czy ich wygląd, wielkość i kształt nie uległy zmianie, czy któraś z brodawek nie jest wciągnięta oraz czy nie wydobywa się z nich żaden płyn lub krew. Powoli dotykając każdą pierś oddzielnie staramy się wyczuć palcami ewentualne guzki czy zmiany w konsystencji tkanek. Warto pamiętać, że wszelkie niepokojące objawy zaobserwowane podczas samobadania piersi należy skonsultować się z chirurgiem lub onkologiem, który zarekomenduje dalsze postępowanie diagnostyczne.
Samobadanie piersi nie powinno być jednak jedyną formą profilaktyki nowotworów piersi. USG piersi u kobiet w wieku 20-40 lat oraz mammografia u pań po 40 roku życia pozostają niezastąpione we wczesnym wykrywaniu zmian nowotworowych w piersiach, a regularnie wykonywane badania profilaktyczne mogą uratować życie.
Dowiedz się więcej na temat raka piersi
O nowotworach piersi piszemy na naszym blogu
Rak piersi od lat pozostaje najczęściej diagnozowanym nowotworem złośliwym u kobiet, a postęp w genetyce i biologii molekularnej zmienia sposób, w jaki lekarze patrzą na tę chorobę. Jeszcze niedawno klasyfikacja...
Rak piersi pozostaje najczęściej diagnozowanym nowotworem złośliwym u kobiet w Polsce i na świecie. Co roku diagnozę słyszy ponad 20 tysięcy Polek, a skuteczność leczenia w ogromnym stopniu zależy od...
Rak piersi to nie tylko choroba kobiecego ciała ale także ogromne wyzwanie dla zdrowia psychicznego. Diagnoza nowotworu jest dla każdej kobiety szokiem a sam proces leczenia wymaga ogromnych zasobów psychicznych....
Zrazikowy rak piersi (łac. carcinoma lobulare) jest jednym z rodzajów nowotworów złośliwych, które rozwijają się w gruczołach piersiowych. Mimo że stanowi około 10-15% wszystkich przypadków raka piersi to ma pewne...
Ból, zaczerwienienie i obrzęk piersi to objawy, które często występują podczas laktacji. W większości przypadków są one spowodowane zapaleniem piersi będącym efektem zastoju mleka, infekcji bakteryjnej lub niedrożnych przewodów mlecznych....
Torbiele w piersiach to powszechnie występujące zmiany, które mogą budzić niepokój u wielu kobiet, szczególnie gdy są wyczuwalne jako guzki w tkance piersi. Najczęściej diagnozuje się je u kobiet w...
Rak zapalny piersi (IBC) to stosunkowo rzadko występujący ale niezwykle agresywny rodzaj nowotworu piersi. Charakteryzuje się szybkim przebiegiem i nietypowymi objawami, które mogą być mylone z innymi stanami zapalnymi piersi....
Walka z rakiem piersi to niewątpliwie jedno z najważniejszych wyzwań zdrowotnych, które stawiają przed sobą kobiety na całym świecie. W ostatnich latach coraz większą uwagę przykuwa profilaktyczna mastektomia – zabieg,...
Zdiagnozowanie raka piersi to wyjątkowo trudna sytuacja dla każdej kobiety. W momencie, gdy konieczność mastektomii staje się nieunikniona, wybór odpowiedniego leczenia staje się kluczowy. W dzisiejszych czasach medycyna oferuje różnorodne...
Rak piersi to najczęściej diagnozowany nowotwór wśród Polek, który zgodnie z Krajowym Rejestrem Nowotworów w 2020 r. dotknął aż 20 tys. z nich. Jeszcze do niedawna diagnoza raka piersi kojarzyła...
Rak piersi to najczęściej diagnozowany nowotwór wśród Polek, który zgodnie z Krajowym Rejestrem Nowotworów w 2020 r. dotknął aż 20 tys. z nich. Zapobiegawcza amputacja piersi, czyli mastektomia profilaktyczna to...
Zgodnie z danymi ze Światowej Organizacji Zdrowia (WHO) rak piersi to najczęstszy nowotwór złośliwy występujący u kobiet. Zachorowalność na ten typ nowotworu w 2020 r. dotyczyła ponad 19 tys. Polek....
Rak piersi jest najczęstszym kobiecym nowotworem złośliwym w Polsce, który co roku diagnozowany jest u ok. 20 tysięcy kobiet w naszym kraju. Jeszcze kilkadziesiąt lat temu, nowotwór ten był tematem...
Rak piersi jest aktualnie jednym z najczęstszych nowotworów złośliwych występujących u kobiet w każdej grupie wiekowej. Może występować rodzinnie i mieć podłoże genetyczne, ale też mogą zachorować na niego kobiety...
Mastektomia, czyli amputacja piersi, to radykalna metoda chirurgicznego leczenia piersi, polegająca na usunięciu całej piersi, w większości przypadków także jej brodawki i otoczki. Najczęściej operacyjną metodę leczenia tego nowotworu stosuje...
W krajach rozwiniętych rak piersi należy do najczęstszych nowotworów złośliwych występujących u kobiet i nadal pozostaje jedną z głównych ich przyczyn zgonów. W Polsce z tego powodu co roku umiera...
Rak piersi w początkowym stadium choroby nie boli, a przede wszystkim przebiega w sposób bezobjawowy. Może właśnie z tych powodów kobiety decydują się na wizytę u lekarza kiedy jest już...
6 tys. – tyle kobiet w Polsce co roku umiera z powodu raka piersi, a u 17 tys. rocznie diagnozuje się ten typ nowotworu. Ryzyko zachorowania na raka piersi wzrasta...
Na raka piersi zapada w Polsce ponad 17 tys. kobiet rocznie, z czego ponad 6 tys. umiera. Według opublikowanego w 2019 r. raportu Narodowego Instytutu Zdrowia-PZH w Warszawie, w latach...