W Centrum Leczenia Tarczycy w Szpitalu na Klinach zajmujemy się diagnostyką, leczeniem ambulatoryjnym i operacyjnym pacjentów ze schorzeniami układu endokrynnego, ze szczególnym uwzględnieniem onkologii endokrynologicznej.
W ramach poradni endokrynologicznej zajmujemy się leczeniem zaburzeń hormonalnych pracy: tarczycy, przytarczyc, nadnerczy oraz przysadki mózgowej. Dodatkowo realizujemy badania diagnostyczne w zakresie:
- badań analitycznych w zakresie oznaczenia poziomu hormonów TSH (hormonu tyreotropowego) oraz fT3, fT4 (wolnych hormonów tarczycy)
- badań analitycznych w zakresie oznaczenia podstawowych przeciwciał: anty TG (przeciwciała przeciwko tyreoglobulinie), anty -TPO (przeciwciała przeciwko peroksydazie tarczycowej), anty – TSHR – przeciwciała przeciw receptorowi TSH
- USG tarczycy u dzieci i dorosłych
- cienkoigłowej, celowanej biopsji aspiracyjnej guzków tarczycy (BACC)
W poradni endokrynologicznej Szpitala na Klinach dodatkowo zajmujemy się diagnostyką pacjentów cierpiących na zaburzenia hormonalne, które stanowią przyczynę ich nadwagi, otyłości, cukrzycy, zaburzeń miesiączkowania, policystycznych jajników czy nadciśnienia tętniczego. W razie wskazań medycznych głównie w zakresie diagnoz onkologicznych w poradni odbywa się również kierowanie pacjenta do leczenia operacyjnego w naszym szpitalu.
Operacyjnym leczeniem schorzeń tarczycy w Szpitalu na Klinach zajmuje się prof. dr. hab. Marcin Barczyński, specjalizujący się zabiegach z zakresu diagnostycznego wycięcia płata tarczycy z guzem, całkowitego wycięcie tarczycy z powodu wola nienowotworowego, wycięcia tarczycy z układem chłonnym szyi z powodu raka, czy wycięcia gruczolaka przytarczycy. W trosce o bezpieczeństwo naszych pacjentów wszystkie zabiegi w obrębie tarczycy wykonujemy w sposób optymalnie bezpieczny wykorzystując techniki śródoperacyjnej kontroli w oparciu o metodę neuromonitoringu nerwów krtaniowych, a także na życzenie pacjentów technik małoinwazyjnych – wideoskopowych jak i laparoskopowych. Dla osób, którym zależy na satysfakcjonującym efekcie kosmetycznym, który nie pozostawia na szyi blizny pooperacyjnej oferujemy możliwość przeprowadzenia zabiegu metodą endoskopową, polegającą na wycięciu tarczycy z dostępu przez przedsionek jamy ustnej (tzw. TOETVA), również z wykorzystaniem neuromonitoringu.
Chcesz dowiedzieć się więcej na temat leczenia tarczycy?
Wypełnij poniższy formularz, skontaktuje się z Tobą Opiekun Pacjenta i ustali wszystkie szczegóły konsultacji z lekarzem specjalizującym się w leczeniu tarczycy.
Nasi specjaliści
Postawiliśmy na grono specjalistów z wieloletnią, kliniczną praktyką. Dowiedz się więcej o naszych poradniach i kadrze medycznej.
O tarczycy
Tarczyca jest niewielkim gruczołem dokrewnym położony w przedniej części szyi, u jej podstawy a dokładnie tuż pod krtanią. Gruczoł ten zbudowany jest z dwóch płatów, które łączą się ze sobą za pomocą wąskiego pasma zwanego cieśnią. Tarczyca to niezwykle istotny organ w naszym organizmie albowiem odpowiada za magazynowanie i uwalnianie do krwi dwóch kluczowych hormonów tyroksyny T4 oraz trójjodotyroniny T3, które wpływają na pracę układu rozrodczego, nerwowego, sercowo-naczyniowego jak również są odpowiedzialne za prawidłowy metabolizm. Praca tarczycy kontrolowana jest przez układ podwzgórzowo-przysadkowy albowiem tyreoglobulina, która produkowana jest w podwzgórzu reguluje pracę przysadki, która następnie wytwarza hormon tyreotropowy TSH, stymulujący tarczycę do produkcji własnych hormonów czyli T4 i T3. Objawy towarzyszące zaburzeniom pracy tarczycy są często niezauważane, jak również lekceważone przez pacjentów, a niepodjęcie odpowiedniego leczenia może nieść ze sobą poważne konsekwencje dla naszego zdrowia.
USG tarczycy
Badanie ultrasonograficzne (USG) tarczycy jest podstawowym narzędziem diagnostycznym wykorzystywanym u pacjentów z podejrzeniem chorób tarczycy. Z uwagi na fakt, że podczas badania wykorzystywane są fale ultradźwiękowe to badanie USG jest nieinwazyjne oraz w pełni bezpieczne dla pacjenta, dlatego może być stosowane w każdym wieku, wielokrotnie powtarzane jak również można je wykonywać u kobiet w ciąży. Badanie USG tarczycy nie wymaga specjalnego przygotowania od pacjenta i może być wykonywane o dowolnej porze dnia, a od pacjenta nie jest wymagane bycie na czczo. USG tarczycy pozwala lekarzowi na ocenę rozmiaru tarczycy i przytarczyc jak również na zbadanie struktury tych gruczołów. Dodatkowo badanie USG pozwala lekarzowi na zobrazowanie różnych form zapalenia tarczycy takich jak przewlekłe autoimmunologiczne zapalenie tarczycy typowe dla choroby Hashimoto jak również umożliwia ocenę ewentualnych guzków tarczycy. Dzięki USG lekarz wykonujący badanie może nie tylko zobrazować zmianę w postaci guzka ale także dokładnie ocenić wielkość tej zmiany, jej kształt, obecność zwapnień, jej położenie względem struktur otaczających jak również wybarwienie (echogeniczność). Dodatkowo badanie USG tarczycy służy do wykrywania anomalii rozwojowych u pacjentów takich jak brak tarczycy lub jej części.
USG tarczycy przebieg badania
Podczas badania lekarz nakłada na przednią część szyi pacjenta lub na głowicę niewielką ilość żelu medycznego, a następnie przykłada głowicę USG do badanego obszaru. Badanie wykonywane jest w pozycji leżącej, w której pacjent ma odchyloną do tyłu głowę. Podczas badania lekarz je wykonujący dokonuje dokładnej oceny położenia tarczycy np. określa czy jest ona położona centralnie czy przesunięta w bok jak również weryfikuje objętość całego gruczołu tarczycy oraz jej poszczególnych płatów. Na badaniu obrazowana jest również echogeniczność, czyli wybarwienie miąższu tarczycy oraz podejrzanych zmian guzkowatych, ponieważ USG pozwala na ocenę czy mają one charakter lity, płynny czy lito – płynny. Oceniane są także przyległe węzły chłonne szyi pod kątem choroby nowotworowej jak również unaczynienie miąższu tarczycy oraz dokonuje się weryfikacji obecności ewentualnych zwapnień. Gdy zachodzi konieczność wykonania biopsji guzków tarczycy, USG służy monitorowaniu położenia igły biopsyjnej co umożliwia precyzyjne pobranie materiału do badań oraz zapewnia bezpieczeństwo zabiegu.
Wskazania do wykonania USG tarczycy
Ogólnymi wskazaniami do wykonania USG tarczycy są nieprawidłowe wyniki hormonów tarczycy T3 i T4 jak również TSH sugerujące możliwość wystąpienia zaburzeń pracy gruczołu tarczycy takich jak niedoczynność lub nadczynność tarczycy. Badanie USG wykonuje się u pacjentów z powiększonym obwodem szyi, który może sugerować na powiększenie tarczycy jak również w przypadku wyczucia przez lekarza podczas badania palpacyjnego guzka w obrębie tarczycy. Dodatkowo USG tarczycy ma na celu kontrolę wcześniej wykrytych łagodnych guzków tarczycy, wola guzkowatego oraz stosowane jest jako badanie diagnostyczne u osób będących po zabiegach chirurgicznych takich jak usunięcie tarczycy z powodu wola czy nowotworu. USG tarczycy jest także badaniem przesiewowym stosowanym u osób z obciążonym wywiadem rodzinnym w przypadku występowania raka tarczycy oraz u pracowników, którzy podczas wykonywania swojej pracy narażeni są na działanie promieniowania jonizującego.
Biopsja tarczycy
Biopsja tarczycy polega na pobraniu z guzka tarczycy wycinka, który następnie trafia do badania histopatologicznego. Biopsję wykonuje się za pomocą niewielkiego nakłucia (biopsja cienkoigłowa) pod kontrolą ultrasonografii, zwiększając tym samym precyzję pobrania właściwego materiału. Do biopsji kwalifikowani są pacjenci u których wykryto zmiany guzkowe przekraczające 1 cm przynajmniej w jednym wymiarze lub mniejsze, w sytuacji kiedy ich wygląd lub tempo wzrostu budzą niepokój lekarza i mogą świadczyć o podwyższonym ryzyku złośliwości. W przypadku wola wieloguzkowego do badania lekarz wybiera najbardziej podejrzane zmiany. Za pomocą biopsji stosując jedną z jednej z sześciu kategorii klasyfikacji Bethesda można określić charakter zmian: czy są one złośliwe, łagodne, czy podejrzane. Biopsja tarczycy jest badaniem bezbolesnym, które nie wymaga podania środków znieczulających i trwa ok. 5-15 minut. Jest to badanie bezpieczne dla pacjenta i rzadko kiedy pojawiają się takie powikłania jak ból i obrzęk miejsca nakłucia, krwiak czy zakażenie wokół nakłuwanego miejsca. Niekiedy w przypadku niejednoznacznego wyniku biopsji cienkoigłowej konieczne staje się wykonanie biopsji gruboigłowej.
Kto udziela konsultacji?

dr n. med.
Piotr Sołtysiak
Chirurg dziecięcy, ultrasonografista z certyfikatem PTU
Specjalista urologii oraz androlog kliniczny Europejskiej Akademii Andrologii, aktualnie pracuje w krakowskim Szpitalu na Klinach oraz w oddziale urologii Szpitala im. św. Łukasza w Tarnowie. Studia medyczne ukończył w 2007 r. w Collegium Medicum UJ, a w roku 2013 uzyskał stopień doktora nauk medycznych. W roku 2015 zdał europejski egzamin specjalizacyjny. W 2017 r uzyskał certyfikat androloga klinicznego Polskiego Towarzystwa Andrologicznego, a w 2018 tytuł androloga klinicznego Europejskiej Akademii Andrologii. Nieustająco podnosi swoje kwalifikacje uczestnicząc w wielu dodatkowych kursach i szkoleniach. Jest członkiem Polskiego Towarzystwa Urologicznego, Europejskiego Towarzystwa Urologicznego, Polskiego Towarzystwa Andrologii, Amerykańskiego Towarzystwa Andrologii oraz Europejskiej Akademii Andrologii. Specjalizuje się w wadach wrodzonych, szczególnie z zakresu przewodu pokarmowego oraz powikłaniach wcześniactwa i chorobach chirurgicznych okresu noworodkowego. Posiada doświadczenie kliniczne w chirurgicznym leczeniu przepuklin pachwinowych i pępkowych, wnętrostwa (w tym jąder brzusznych), wodniaków, kaszaków, znamion barwnikowych, wrastających paznokci, ziarniniaków pępka, nieodpadniętych pępowin, stulejki oraz wielu innych chorób chirurgicznych wieku dziecięcego. Zabiegi przeprowadza techniką tradycyjną oraz małoinwazyjną czyli laparoskopową, która minimalizuje uraz chirurgiczny u małych pacjentów jak również pozwala im na krótszą hospitalizację i szybszą
Niedoczynność tarczycy
Niedoczynność tarczycy to schorzenie w którym tarczyca produkuje zbyt mało hormonów czyli tyroksyny (T4) i/lub trójjodotyroniny (T3). W wyniku toczącego się procesu autoimmunologicznego, układ odpornościowy zaczyna atakować własny gruczoł tarczowy, prowadząc tym samym do niszczenia komórek tarczycy i struktury jej miąższu. Zapalenie tarczycy zwane chorobą Hashimoto, w efekcie prowadzi do stopniowego spadku uwalniania hormonów tarczycy i jej niedoczynności. Wśród najczęstszych objawów niedoczynności tarczycy wymienia się spowolnienie procesów metabolicznych i spadek pobudzenia układu nerwowego, które manifestują się w postaci uczucia przewlekłego zmęczenia, nadmiernej senności, braku koncentracji, otępienia jak również zaburzeń nastroju czy objawów depresyjnych. Z uwagi na fakt, że na niedoczynność tarczycy 9 razy częściej zapadają kobiety pacjentki zgłaszają takie inne objawy takie jak kruche i łamliwe paznokcie, wypadanie włosów, przesuszenie skóry, problemy z utrzymaniem prawidłowej masy ciała – skłonność do tycia czy nieregularne miesiączki. Diagnostyka niedoczynności tarczycy polega na oznaczeniu z krwi poziomu hormonów, które w przebiegu tego schorzenia wykazują podwyższony poziom TSH i obniżony poziom T4, a w przypadku długo nierozpoznanego i nieleczonego schorzenia również obniżone wartości T3. Leczenie niedoczynności tarczycy w większości przypadków polega na doustnym przyjmowaniu leków zawierających syntetyczne hormony tarczycy.
Nadczynność tarczycy
Nadczynność tarczycy w przeciwieństwie do niedoczynności polega na nadmiernym wydzielaniu hormonów tarczycy T3 i T4. Wśród najczęstszych przyczyn tej choroby wymienia się chorobę autoimmunologiczną jaką jest choroba Gravesa-Basedowa jak również nadmierną produkcję hormonów przez autonomiczne pojedyncze guzki tarczycy lub wole wieloguzkowe. Do rozwoju choroby przyczyniają się również hormony produkowane przez łożysko podczas ciąży oraz przyjmowanie niektórych leków np. tych zawierających lit, które stosuje się w leczeniu zaburzeń psychicznych. Do najczęstszych objawów nadczynności tarczycy zalicza się nadpobudliwość nerwową, uczucie niepokoju i rozdrażnienia, nadmierne pocenie się czy drżenie rąk. Pacjenci często uskarżają się również na spadek masy ciała bez wyraźnej przyczyny, przewlekłe biegunki, kołatanie serca czy osłabienie siły mięśniowej. U kobiet choroba może również prowadzić do zaburzeń miesiączkowania a u mężczyzn do obniżenia libido. Diagnostykę nadczynności tarczycy stanowi oznaczenie poziomu hormonów z krwi T3 i T4, które w przypadku tego schorzenia mają podwyższone normy przy jednoczasowym obniżeniu poziomu TSH. Dodatkowo pacjentom z podejrzeniem nadczynności tarczycy zleca się również wykonanie badania USG celem weryfikacji ewentualnej obecności guzków i stanu zapalnego w obrębie tarczycy. W ramach leczenia nadczynności tarczycy stosuje się leki mające za zadanie hamować wydzielanie hormonów tarczycy tzw. tyreostatyki, leczenie zabiegowe polegające na podaniu radiojodu, a w niektórych przypadkach podejmowana jest również decyzja o zabiegu operacyjnym, który polega na wycięciu części tarczycy wraz z guzkami produkującymi nadmiar hormonów.
Wole guzkowe
Z wolem guzkowatym tarczycy mamy do czynienia w sytuacji kiedy organ tarczycy jest nie tylko powiększony ale także znajdują się na nim guzki. Objawy tego schorzenia są widoczne gołym okiem w postaci w postaci wyraźnego powiększenia szyi i guzków, które znajdują się bezpośrednio pod skórą. W przypadku powiększonego gruczołu tarczycy pacjenci dodatkowo skarżą się na uczucie ucisku w obrębie szyi, trudności w oddychaniu lub przełykaniu jak również duszności, które są wynikiem ucisku tchawicy. Ze względu na swoją budowę wole guzkowate można podzielić na: guzkowate, w którym guzki są dobrze wyczuwalne, miąższowe u którego przyczynę powiększenia stanowi miąższ tarczycy oraz miąższowo-guzkowe, w którym obserwuje się zarówno guzki jak i większą objętość miąższu. Do głównych przyczyn występowania wola guzkowatego zalicza się niedobór jodu w diecie, ale również selenu żelaza i witaminy A. Do rozwoju choroby prowadzi także przyjmowanie niektórych leków takich jak np. węglan litu, diuretyki czy barbiturany oraz związków chemicznych jak np. nadchlorany, flawonoidy czy azotany. Podstawę diagnostyki pacjentów z wolem guzkowatym stanowi USG tarczycy oraz wynik biopsji cienkoigłowej jak również oznaczenie poziomu TSH. Dobór formy leczenia zależy przede wszystkim od wyniku biopsji i w większości przypadków polega na aktywnym i regularnym monitorowaniu zmian w obrębie tarczycy podczas wizyt u endokrynologa. Najpoważniejszym powikłaniem wola guzkowego jest rozwój raka tarczycy, dlatego tak ważne są systematyczne wizyty u specjalisty i wykonywanie zalecanych badań.
Rak tarczycy
Raka tarczycy diagnozuje się u ok. 3 tys. osób w Polsce każdego roku. Aktualnie jest on najczęściej występujących rakiem złośliwym lokalizującym się w obrębie gruczołów wydzielania wewnętrznego czyli endokrynnych. Zapadalność na nowotwór tarczycy jest 9 razy większa u kobiet niż u mężczyzn, a zachorowania dotyczą osób dojrzałych, głównie po 30 roku życia. Do objawów, które powinny wzmocnić naszą czujność zalicza się powiększenie się tarczycy, czyli wystąpienia tzw. wola, wyczuwalność obecności guza na szyi jak również powiększenie się szyjnych węzłów chłonnych, którym nie towarzyszy żadna infekcja. U osób będących pod stałą kontrolą endokrynologa z powodu wola guzkowatego powodem do niepokoju może być szybkie jego powiększenie się jak również pojawienie się chrypki i duszności. Najczęściej występującym typem nowotwory tarczycy jest rak brodawkowaty, który w większości przypadków rozwija się bardzo powoli i daje przerzuty do miąższu tarczycy oraz szyjnych węzłów chłonnych. Dodatkowo w klasyfikacji nowotworów tarczycy wymienia się raka pęcherzykowego, wysokokomórkowego i rdzeniastego, który jest typem o największej złośliwości i diagnozuje się go u 25% pacjentów onkologicznych. Celem wykluczenia lub potwierdzenia diagnozy dotyczącej występowania nowotworu w obrębie tarczycy jest badanie USG połączone z biopsją aspiracyjną, cienkoigłową BAC. Podstawę leczenia nowotworów złośliwych tarczycy stanowi interwencja chirurgiczna polegająca na radykalnym wycięciu tarczycy z tkanką chłonną okołotchawiczą, a w niektórych przypadkach konieczne okazuje się również usunięcie bocznych węzłów chłonnych szyi.
Kto udziela konsultacji?

dr. n. med.
Jacek Belowski
Endokrynolog
Specjalizuje się w diagnostyce i leczeniu chorób tarczycy takich jak niedoczynność, nadczynność, choroba Hashimoto czy wole guzkowate. Absolwent Collegium Medicum Uniwersytetu Jagiellońskiego, który wykształcenie zdobywał pod kierunkiem wybitnych profesorów m.in. prof. Jerzego Szczeklika i prof. Jacka Sieradzkiego. Członek wielu wiodących towarzystw naukowych oraz autor licznych artykułów prasowych i poradników medycznych. W Szpitalu na Klinach wykonuje również zabiegi laserowej ablacji guzków tarczycy.
Czym jest laserowa ablacja guzków tarczycy z wykorzystaniem echolasera
Laserowa ablacja guza tarczycy z wykorzystaniem echolasera jest mikroinwazyjnym zabiegiem wykorzystywanym w leczeniu lito-płynowych i litych guzków objawowych zweryfikowanych w biopsji aspiracyjnej cienkoigłowej jako łagodne (Bethesda II). Procedura wykonywana jest przezskórnie pod kontrolą USG, w znieczuleniu miejscowym, w trybie ambulatoryjnym więc nie wymaga hospitalizacji pacjentów poddawanych zabiegowi.
Które guzki tarczycy można leczyć z wykorzystaniem echolasera?
Do zabiegu kwalifikują się pacjenci z jednym lub z większą liczbą guzków lito-płynowych, lub litych, które nie mają charakteru złośliwego, ale z uwagi na swoje rozmiary powodują znaczne dolegliwości u pacjentów takie jak uczucie ucisku, problemy z połykaniem czy wyraźne powiększenie obwodu szyi.
W jaki sposób wykonywany jest zabieg laserowej ablacji guza tarczycy?
Przezskórnie, przez jeden lub dwa włókna światłowodowe w obręb guza, wprowadzane są pod kontrolą USG bardzo drobne igły. Następnie uwalniana jest energia ze źródła laserowego, która powoduje wytworzenie ciepła i zniszczenia tkanek guzków, które poddawane były zabiegowi. W efekcie dochodzi do nieodwracalnego uszkodzenia tkanek, a guzki ulegają obkurczeniu i obumarciu. Sesja leczenia trwa od 20 do 30 minut, co jest czasem potrzebnym, aby energia cieplna wewnątrz guza zniszczyła leczoną tkankę, a całość procedury wraz z przygotowaniem pacjenta do zabiegu zajmuje do 45 minut. Zabieg nie wymaga wykonywania jakichkolwiek nacięć na skórze pacjenta i przeprowadzony zostaje w znieczuleniu miejscowym.
Jakie znieczulenie wykorzystuje się w leczeniu guzów tarczycy z wykorzystaniem echolasera?
Dzięki ekstremalnie cienkim igłom zabieg laserowej ablacji guza tarczycy w praktyce nie wymaga znieczulenia zarówno miejscowego jak i ogólnego. W trosce o komfort pacjentów poddawanych zabiegowi stosowane jest znieczulenie miejscowe, które pozwala wyeliminować niewielki dyskomfort podczas wprowadzania igieł jak również łagodne odczucie ciepła podczas leczenia zabiegowego.
Jakie są korzyści dla pacjentów z guzami tarczycy, którzy poddawani są zabiegowi laserowej ablacji z wykorzystaniem echolasera?
Z uwagi na mikroinwazyjny charakter zabieg laserowej ablacji z wykorzystaniem echolasera nie jest obarczony ryzykiem po stronie pacjentów, jest bezbolesny, a z uwagi na jego przezskórne przeprowadzenie nie wiąże się z koniecznością nacinania skóry pacjenta więc nie pozostawia żadnych blizn na szyi. Dodatkowo podczas zabiegu nie jest wymagane podanie znieczulania więc pacjenci opuszczają szpital zaraz po zabiegu. W efekcie przeprowadzenia laserowej ablacji z wykorzystaniem lasera u pacjentów ustępują objawy uciskowe jak również poprawia się estetyka szyi. Zachowana zostaje normalna czynność tarczycy, bez potrzeby przeprowadzania jakiejkolwiek operacji w związku z tym pacjenci poddawani zabiegowi nie wymagają terapii substytucyjnej hormonami tarczycy przez całe życie.
Jakie jest czasy odzyskiwania przez pacjentów sprawności po zabiegu z wykorzystaniem echolasera?
Pacjent po zabiegu laserowej ablacji z wykorzystaniem echolasera może powrócić do normalnych czynności życiowych i zawodowych już następnego dnia. W ciągu następnych kilkunastu miesięcy po zabiegu wskazane są wizyty kontrolne co 3 miesiące, które obejmują kontrolę stężenia TSH, anty-TPO, anty-TG i USG tarczycy, aby ocenić zmniejszanie się objętości guzka i efekty leczenia.
Ile sesji zabiegowych z wykorzystaniem echolasera jest potrzebnych?
Skuteczność zabiegu laserowej ablacji guza tarczycy z wykorzystaniem echolasera pozwala uzyskać dobre wyniki już po pierwszej sesji. W sytuacji jeżeli lekarz prowadzący ustali, że konieczne jest dalsze leczenie zabiegowe, sesje można powtórzyć bez uszczerbku dla dalszego efektu terapeutycznego.
Jakich wyników można spodziewać po leczeniu guzów tarczycy z wykorzystaniem echolasera?
Laserowa ablacja guza tarczycy z wykorzystaniem echolasera skutkuje całkowitym ustąpieniem, lub przynajmniej zmniejszeniem się lokalnych objawów wynikających z ucisku wywieranego przez guz na otaczające struktury. W efekcie zabiegu pacjenci uzyskują znaczną poprawę jakości życia poprzez zniwelowanie dolegliwości uciskowych jak również poprawę estetyki w obrębie szyi. Redukcja objętości guzka jest procesem stopniowym, który następuje dzięki naturalnym mechanizmom naprawy komórkowej organizmu i zazwyczaj trwa do kilku miesięcy od momentu wykonania zabiegu.
Czy zabieg laserowej ablacji guza tarczycy z wykorzystaniem echolasera został przebadany klinicznie?
Badania kliniczne* wykazały, że pojedyncza sesja laserowej ablacji guza tarczycy prowadzi do zmniejszenie objętości guza do 50% u zdecydowanej większości pacjentów i że to zmniejszenie utrzymuje się z czasem. Powikłania były niezwykle rzadkie i jedynie przejściowe.
* Długoterminowa skuteczność ablacji laserowej prowadzonej za pomocą ultradźwięków dla łagodnych guzków tarczycy. Wyniki trzyletniego, wieloośrodkowego prospektywnego badania losowego – JCEM, lipiec 2014 r
Dlaczego pacjent powinien wybrać laserową ablację guza tarczycy z wykorzystaniem echolasera zamiast innych technik ablacyjnych?
Skuteczność laserowej ablacji guza tarczycy z wykorzystaniem echolasera została szeroko oceniona w praktyce klinicznej z uwzględnieniem kontroli odległej. Szacuje się, że od chwili rozpoczęcia leczenia tą metodą około 4000 pacjentów leczono we Włoszech z 10-letnią obserwacją.
Kto wykonuje zabieg laserowej ablacji guzów tarczycy?
W Szpitalu Na Klinach zabiegi laserowej ablacji guzów tarczycy z wykorzystaniem echolasera wykonywane są przez zespół lekarzy z dużym doświadczeniem w technikach ablacji guzów tarczycy pod kontrolą USG i wykonują je:

prof. dr hab. n. med.
Marcin Barczyński
Chirurg, onkolog
Specjalizuje się chirurgii ogólnej i onkologicznej jak również posiada europejską podspecjalizację w zakresie chirurgii endokrynologicznej. Prof. Barczyński posiada kilkunastoletnie doświadczenie kliniczne, a uprawnienia do wykonywania zawodu lekarza uzyskał w 1996 roku jako absolwent Wydziału Lekarskiego Collegium Medicum Uniwersytetu Jagiellońskiego. Doświadczenie zdobywał w renomowanych ośrodkach w Polsce i za granicą m.in. w Klinice Chirurgii w niemieckim Halle, w Klinice Chirurgii Małoinwazyjnej w Nowym Jorku czy w Klinice Chirurgii Małoinwazyjnej w Essen (Niemcy). Specjalizuje się w operacyjnym leczeniu schorzeń tarczycy w ramach takich zabiegów jak diagnostyczne wycięcie płata tarczycy z guzem, całkowite wycięcie tarczycy z powodu wola nienowotworowego, wycięcie tarczycy z układem chłonnym szyi z powodu raka, czy wycięcia gruczolaka przytarczycy. Zabiegi przeprowadza metodami chirurgii klasycznej i małoinwazyjnej, w tym wideoskopowej i endoskopowej przy jednoczasowym użyciu śródoperacyjnego neuromonitoringu nerwów krtaniowych.

dr n. med.
Tomasz Sędziak
Chirurg onkolog
Absolwent Wydziału Lekarskiego Akademii Medycznej im Piastów Śląskich we Wrocławiu, stopień naukowy doktora nauk medycznych z zakresu chirurgii onkologicznej zdobył w 2014 r. Posiada ponad 12-letnie doświadczenie w zabiegach chirurgii małoinwazyjnej, głównie w zakresie operacyjnego leczenia raka jelita grubego, nowotworów wątroby i trzustki. Na swoim koncie ma ok. 800 zabiegów termoablacji falą radiową RF, którą wykorzystuje się w zabiegowym leczeniu nowotworów złośliwych wątroby (przerzutowych i pierwotnych), nerek, nadnerczy, mięsaków tkanek miękkich oraz zmian nowotworowych w obrębie kości. Dodatkowo specjalizuje się w zabiegach przezskórnych pod kontrolą USG z wykorzystaniem echolasera, których przeprowadził już ponad 160, z czego połowę z nich stanowiły zabiegi na tarczycy w zakresie usuwania zmian łagodnych. Od 2 lat Dr Tomasz Sędziak przeprowadza również zabiegi elektroporacji zmian nowotworowych z wykorzystaniem metody NanoKnife, głównie w zakresie nowotworów złośliwych trzustki i wątroby. Zabieg ten wykonuje bez otwierania jamy brzusznej przezskórnie, pod kontrolą USG – to ważny wyróżnik albowiem większość tych zabiegów w Polsce jest robiona na otwarto.

dr. n. med.
Jacek Belowski
Endokrynolog
Wskazaniem do operacyjnego leczenia całości tarczycy lub jej fragmentu (płata) są przede wszystkim schorzenia onkologiczne czyli zdiagnozowany rak tarczycy lub jego podejrzenie. Do zabiegów kwalifikowani są również pacjenci, u których obecność dużego wola powoduje ucisk i przewężenie tchawicy czy żył szyjnych jak również zaburzenia w oddychaniu czy połykaniu. Dodatkowo operacje przeprowadza się u osób, u których następuje szybki rozrost wola pomimo zastosowanego leczenia zachowawczego jak również u pacjentów u których stwierdzono zmianę ogniskową o średnicy powyżej 4 cm. Zabiegi są również przeprowadzane u pacjentów ze wskazań względnych wśród, których wymienia się niekorzystny efekt kosmetyczny w postaci tzw. wola olbrzymiego nawet w sytuacji kiedy zachowana jest prawidłowa funkcja tarczycy.
Rodzaje operacji tarczycy
Zakres zabiegu operacyjnego w obrębie tarczycy zależy przede wszystkim od rodzaju schorzenia i wielkości zmiany poddawanej operacji, w zależności od decyzji endokrynologa wykonuje się zabiegi polegające na:
- całkowitym wycięciu tarczycy wraz z dzielącą je węziną (tyroidektomia) – wskazaniami do radykalnego usunięcia tarczycy są: zdiagnozowany rak tarczycy, choroba Gravesa-Basedowa jak również występowanie wola wieloguzkowego obustronnego
- wycięciu jednego płata tarczycy z cieśnią (lobektomia) – zabieg wykonuje się przeważnie u pacjentów u których zdiagnozowano wole guzkowe ograniczające się wyłącznie do jednego płata tarczycy. Procedurę stosuje się również jako zabieg diagnostyczny w celu dokonania przedoperacyjnego rozpoznania jednoogniskowego raka tarczycy do 10 mm, w którym nie doszło do zajęcia węzłów chłonnych.
- subtotalnym (częściowym) wycięciu tarczycy (strumektomia subtotalna) – jest to zabieg, który polega na częściowym usunięciu gruczołu albowiem w jego trakcie usuwa się jedynie fragmenty płatów tarczycy na których zdiagnozowano podejrzane zmiany. W praktyce usuwane jest 50-90% miąższu tarczycy przy jednoczasowym pozostawieniu niewielkiej ilości tkanki tarczycy przylegającej do tchawicy. Do zabiegu kwalifikowaniu są pacjenci z wolem guzkowatym (nadczynnym, obojętnym) oraz miąższowym (obojętnym lub nadczynnym) jak również osoby, u których doszło do zaawansowanego przebiegu zapalenia tarczycy np. w przypadku choroby Hashimoto.
Operacja tarczycy – przygotowanie
Podstawowym wymogiem, który pozwala zakwalifikować pacjentów do zabiegów w obrębie tarczycy jest prawidłowy stan hormonalny (eutyreoza) dlatego też przed zabiegiem konieczne jest ustalenie planu leczenia farmakologicznego mającego na celu normalizację poziomu hormonów. W dniu zabiegu pacjent powinien być na czczo przynajmniej 8 godzin przed zabiegiem, a spożywanie płynów możliwe jest z zachowaniem odstępu 4 godzin przed zabiegiem. Dodatkowo wszystkim pacjentom zaleca się wykonać zalecone przez lekarza prowadzącego i anestezjologa badania krwi, odstawienie leków przeciwzakrzepowych w porozumieniu z lekarzem, jak również poinformowanie zespołu medycznego o lekach branych na co dzień z uwagi na schorzenia przewlekłe czy współistniejące.
Techniki operacyjne wykorzystywane w operacjach tarczycy w Szpitalu na Klinach
Zabiegi w obrębie tarczycy są procedurami bezpiecznymi dla pacjenta pod warunkiem, że wykonuje je specjalista posiadający odpowiednie doświadczenie kliniczne jak również mają zastosowanie techniki neuromonitoringu śródoperacyjnego w przypadku operacji o podwyższonym ryzyku, które minimalizują ryzyko uszkodzenia nerwu krtaniowego wstecznego. W Szpitalu na Klinach operacje tarczycy przeprowadza prof. dr. hab. Marcin Barczyński, specjalista chirurgii onkologicznej i ogólnej, który specjalizuje się w metodach chirurgii klasycznej i małoinwazyjnej, w tym wideoskopowej i laparoskopowej przy jednoczasowym wykorzystaniu techniki kontroli śródoperacyjnej w postaci neuromonitoringu nerwów krtaniowych.
Operacje tarczycy metodą klasyczną
Operacje tarczycy metodą klasyczną przeprowadzane są w znieczuleniu ogólnym i trwają zazwyczaj ok. 1 – 2 godzin. Podczas zabiegu pacjent układany jest w pozycji leżącej na plecach z głową lekko odgiętą do tyłu. Lekarz wykonujący zabieg dokonuje cięcia o długości 6-8 cm na szyi, które prowadzi się ok. 2 cm nad wcięciem mostka. Następnie chirurg odsłania nerwy krtaniowe wsteczne oraz przytarczyc celem zminimalizowania powikłań pooperacyjnych. W kolejnym etapie dokonuje się usunięcia fragmentu tarczycy, który stanowił podstawę operacji co następuje po podwiązaniu tętnic tarczowych górnych i naczyń bocznych tarczycy. W niektórych przypadkach zabieg wykonuje się z jednoczasowym usunięciem węzłów chłonnych szyi co znacznie poprawia rokowania w przypadku pacjentów onkologicznych. W zabiegach o podwyższonym ryzyku wykorzystywany jest śródoperacyjny neuromonitoring nerwów krtaniowych, których minimalizuje ryzyko ich uszkodzenia jak również wystąpienia powikłań takich jak osłabienie siły mowy lub jej utrata. Zabieg kończy zszycie rany z użyciem drenu tzw. czynnego ssania Redona, który pomaga w odpływie płynów gromadzących się w miejscu usuniętego gruczołu. Drenaż usuwany jest w większości przypadków na następny dzień po zabiegu a pacjent opuszcza szpital pod dwóch dobach pobytu. We wszystkich operacjach wyciętą podczas zabiegu tkankę przekazuje się do badania histopatologicznego w celu ustalenia typu zmiany, rodzaju ewentualnego nowotworu jak również stopnia jego zaawansowania.
Neuromonitoring nerwów krtaniowych
Jednym w z głównych powikłań do którego może dojść podczas zabiegu w obrębie tarczycy jest ryzyko uszkodzenia nerwu krtaniowego wstecznego oraz gałęzi zewnętrznej nerwu krtaniowego górnego, których konsekwencją może być osłabienie siły głosu lub jego utrata. W związku z tym w Szpitalu na Klinach w trosce o bezpieczeństwo pacjentów jak również w celu osiągnięcia optymalnego zakresu operacji tarczycy stosujemy technikę neuromonitoringu śródoperacyjnego, która minimalizuje ryzyko uszkodzenia strun głosowych. Neuromonitoring jest procedurą bezpieczną dla pacjenta, polegającą na stymulacji nerwów krtaniowych wstecznych prądem elektrycznym o małym natężeniu podczas trwania zabiegu, która pozwala na uzyskanie odpowiedzi z nerwu o jego zachowanej funkcji bądź też braku. Zastosowanie neuromonitoringu śródoperacyjnego daje lekarzowi wykonującemu zabieg przede wszystkim możliwość identyfikacji nerwu na poziomie 98-100%, co stanowi podstawę zachowania prawidłowej anatomii nerwów krtaniowych jak również minimalizuje ryzyko ich uszkodzenia podczas zabiegu. Dodtakowo technika ta umożliwia chirurgowi prognozowanie czynności nerwu krtaniowego po operacji. Śródoperacyjny neuromonitoring nerwów krtaniowych znajduje zastosowanie w zabiegach o podwyższonym ryzyku, które występują u pacjentów cierpiących na wole nawrotowe, raka tarczycy, który nacieka na okoliczne tkanki jak również w przebiegu choroby Graves-Basedowa.
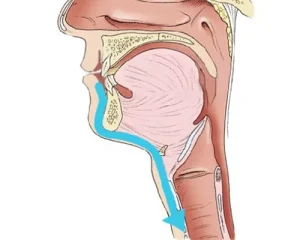
Endoskopowe operacje tarczycy metodą TOETVA
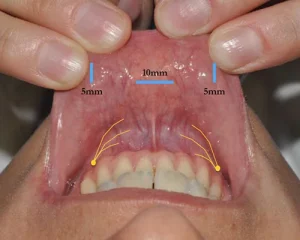
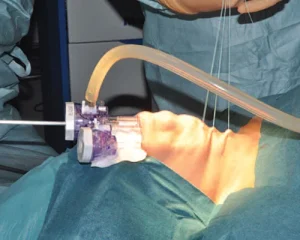
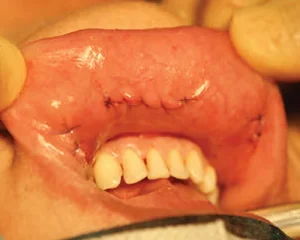
Technika endoskopowego wycięcia tarczycy TOETVA jest procedurą małoinwazyjną w której dostęp operacyjny do tarczycy następuje przez przedsionek jamy ustnej, a nie jak w klasycznej chirurgii tarczycy poprzez wykonanie cięcia w dolnej części szyi. Zabieg rozpoczyna założenie trzech trokarów: jednego o średnicy 10mm oraz dwóch o średnicy 5mm przez które następnie wprowadzane są narzędzia chirurgiczne. Wykonanie procedury metodą endoskopową z zastosowaniem neuromonitoringu śródoperacyjnego sprawia, że zabieg jest optymalnie bezpieczny dla pacjenta, pozwala mu na uniknięcie cięcia na skórze szyi i uzyskanie dobrego efektu kosmetycznego jak również pozwala na skuteczne skrócenie czasu rekonwalescencji. W ramach przygotowania do zabiegu metodą TOETVA rekomendowana jest wcześniejsza konsultacja stomatologiczna, która ma na celu wykluczenie ewentualnych ognisk zakażenia w jamie ustnej. Zabiegi metodą TOETVA w Szpitalu na Klinach realizuje prof. Marcin Barczyński wraz z zespołem.
Powikłania po operacji tarczycy
Samopoczucie pacjentów po operacjach tarczycy jest kwestią indywidualną i zależy w większości przypadków od rozległości zabiegu i metody, którą operacja została przeprowadzona. Całkowity odsetek powikłań po zabiegach tarczycy wynosi ok. 5% a wśród najczęstszych wymienia się:
- jednostronny niedowład nerwu krtaniowego wstecznego, wyrażający się zazwyczaj osłabieniem siły głosu, chrypą itp. W ponad 80% przypadków jest to sytuacja przemijająca i powrót funkcji nerwu następuje w okresie od 4 do 12 tygodni po zabiegu. Częstość tego powikłania wynosi 1,2%.
- obustronny niedowład nerwów krtaniowych wstecznych, wymagających założenia przetoki tchawicznej należy do najrzadszych powikłań i występuje nie częściej niż w 0,1 %
- hipokolemia czyli zbyt małe (poniżej prawidłowego zakresu) stężenie potasu we krwipo zabiegu operacyjnym, które wyraża się zazwyczaj mrowieniem palców rąk. Jest w ponad 95% przypadków sytuacją przemijającą po okresie 1-4 tygodni leczenia substytucyjnego preparatami wapnia i witaminy D3
- ryzyko hipokalcemii, czyli zbyt dużego stężenia potasu we krwi, które jest wyższe po zabiegu u chorych z wolem nadczynnym i rakiem tarczycy. Hipokalcemia w pierwszych 24 godzinach po operacji tarczycy jest bardzo częsta, niemniej jednak ustępuje ona samoistnie a najwyższe stężenie potasu we krwi występuje zazwyczaj pomiędzy 24-72 godziną
- krwotok po zabiegu operacyjnym, zazwyczaj wynika z sunięcia się podwiązki naczyniowej. Stan ten wymaga reoperacji, celem zaopatrzenia miejsca krwawienia. Powikłanie to jest sytuacją rzadką, poniżej 0,5% operowanych chorych
- zropienie rany wskutek infekcji po zabiegu jest możliwe, aczkolwiek zdarza się rzadko, nie częściej niż w 1% przypadków
Opieka nad pacjentem po operacji tarczycy
Hospitalizacja pacjentów po zabiegach w obrębie tarczycy trwa średnio 2 dni. W drugiej dobie po zabiegu usuwany jest dren, a usunięcia szwu śródskórnego dokonuje się w czwartej dobie po zabiegu. Okres rekonwalescencji pacjentów uzależniony jest od rozległości zabiegu i metody, którą był wykonany i wynosi ok. 2 tygodnie. W tym czasie należy unikać nadmiernego wysiłku fizycznego aby przeciwdziałać rozejściu się rany i krwawieniu. Usunięcie części lub całości tarczycy skutkuje u pacjentów pojawieniem się niedoczynności dlatego też konieczna jest dożywotnia suplementacji preparatów lewotyroksyny. Pacjenci po zabiegach w obrębie tarczycy powinni okresowo (średnio raz na pół roku) monitorować poziom TSH, w zależności od którego dobierana jest odpowiednia suplementacja hormonalna. W przypadku pacjentów onkologicznych konieczna jest regularna kontrola oraz wykonywanie badań zleconych przez lekarza prowadzącego.
Kto wykonuje operacje

prof. dr hab. n. med.
Marcin Barczyński
Chirurg, onkolog
O chorobach tarczycy piszemy na naszym blogu
Są osoby, które mówią: „ciągle jestem w biegu”, „nie mogę się zatrzymać”, „serce bije mi jak szalone”. Czasem to styl życia. A czasem sygnał, że tarczyca pracuje szybciej, niż powinna....
„Mam guzek na tarczycy” – to zdanie coraz częściej pojawia się w gabinetach lekarskich. Czasem wypowiedziane spokojnie, czasem z lękiem, a niekiedy z niedowierzaniem. W tle: inne badanie USG, tomograf...
Tarczyca to mały gruczoł o ogromnym znaczeniu. Mimo niewielkich rozmiarów, jej zaburzenia potrafią diametralnie wpłynąć na nasze zdrowie, samopoczucie i codzienne funkcjonowanie. Jednym z najczęstszych problemów są guzki tarczycy –...
Nie ma dnia, w którym tarczyca nie wykonuje swojej pracy. Cicho, niezauważalnie, bez fanfar i alarmów. Odpowiada za tempo życia – to ona dyktuje jak szybko bije serce, jak działają...
Otyłość od dawna stanowi poważne wyzwanie zdrowotne, ekonomiczne i społeczne a jej związek z chorobami endokrynologicznymi jest przedmiotem intensywnych badań i dyskusji w środowisku medycznym. W przeszłości przyjmowano, że otyłość...
W naszym ciele działa niezwykły system obronny – układ odpornościowy. Zwykle jest naszym strażnikiem, chroniącym przed wirusami i bakteriami. Ale co się dzieje, gdy ten strażnik gubi się i zaczyna...
Poporodowe zapalenie tarczycy, choć stosunkowo rzadkie, jest stanem, który dotyka od 5 do 10% kobiet po porodzie. Mimo że wiele osób może go nie zauważyć lub przypisywać objawy innym czynnikom,...
Obrzęk śluzowaty, niegdyś nazywany chorobą Gulla, jest jednym z najpoważniejszych objawów związanych z dysfunkcją tarczycy. Jego występowanie jest bezpośrednio związane z niedoborem hormonów tarczycy, szczególnie w przebiegu niedoczynności tarczycy. Choć...
Tarczyca, choć niewielka, pełni kluczową rolę w funkcjonowaniu naszego organizmu. To właśnie ten gruczoł produkuje hormony niezbędne do regulacji metabolizmu – tyroksynę (T4) i trijodotyroninę (T3). Zaburzenia pracy tarczycy, takie...
Choroba Gravesa-Basedowa, nazywana także chorobą Basedowa to autoimmunologiczne schorzenie tarczycy, które prowadzi do nadczynności tego gruczołu. Zaburzenie to jest spowodowane nieprawidłową reakcją układu odpornościowego, który atakuje tarczycę, stymulując nadmierną produkcję...
Śpiączka hipometaboliczna, znana również jako śpiączka w przebiegu ciężkiej niedoczynności tarczycy jest stanem zagrożenia życia, który występuje w wyniku zaawansowanej, nieleczonej lub źle kontrolowanej niedoczynności tarczycy. Należy do najcięższych powikłań...
Choroba Hashimoto, znana również jako przewlekłe limfocytowe zapalenie tarczycy to schorzenie autoimmunologiczne, w którym układ odpornościowy atakuje komórki tarczycy prowadząc do ich stopniowego uszkodzenia. W efekcie tarczyca staje się niewydolna,...
Niedoczynność tarczycy to jedno z najczęstszych zaburzeń endokrynologicznych. Częstość występowania tej choroby wzrasta z wiekiem, osiągając szczyt u osób powyżej 60. roku życia. W Europie częstość występowania niedoczynności tarczycy wynosi...
Tarczyca to bardzo istotny gruczoł, który za pomocą dwóch hormonów T4 (tyroksyny) oraz T3 (trójjodotyroniny) reguluje pracę metabolizmu naszego organizmu, w zakresie praktycznie wszystkich narządów, w tym układu rozrodczego, sercowo-naczyniowego...
Choroby tarczycy to stale rosnący problem, który dotyka coraz szerszej grupy pacjentów, a na schorzenia tarczycy niestety dziewięć razy częściej zapadają kobiety. Leczenie chorób tarczycy w większości przypadków polega na...
Co piąty Polak ma chorą tarczycę, a wśród chorujących niemal 90% stanowią kobiety. Wiele osób nie jest świadomych choroby i myli jej objawy ze zmęczeniem czy osłabieniem. Często o chorobie...
Choroby tarczycy to stale rosnący problem, ponieważ dotykają coraz szerszej grupy pacjentów – zarówno kobiet, jak i mężczyzn. Co piąty Polak ma chorą tarczycę, z czego 8 na 9 chorujących...
Choroby tarczycy stają się coraz poważniejszym problemem, ponieważ dotykają coraz szerszej grupy pacjentów – zarówno kobiet, jak i mężczyzn. Problemem jest również trudność ze zdiagnozowaniem niektórych objawów. Aby wiedzieć, czy...
Tarczyca jest niewielkim narządem położonym na szyi, ale odpowiadającym za wiele ważnych funkcji w naszym organizmie. Podstawowa funkcją tarczycy jest produkcja i uwalnianie dwóch hormonów trijodotyroniny (T3) i tyroksyny (T4)....
Nadczynność tarczycy jest to zespół objawów rozwijających się w następstwie zwiększonej produkcji i uwalniania hormonów tarczycy: tyroksyny (T4) oraz trijodotyroniny (T3). Czynność tarczycy regulowana jest przez przysadkę mózgową, która wydziela...
Niedoczynność tarczycy jest zaburzeniem, w którym tarczyca produkuje za mało hormonów w stosunku do potrzeb organizmu. Tarczyca jest niewielkim narządem położonym na szyi. Odpowiada za wytwarzanie i uwalnianie dwóch hormonów:...