Świadczenia z zakresu urologii
Oferujemy szeroki profil zabiegów urologicznych, w tym zabiegi małoinwazyjne. Specjalizujemy się w dużych zabiegach w ramach chirurgii onkologicznej wykonywanych techniką klasyczną, laparoskopową lub robotyczną w zakresie: raka nerki, pęcherza moczowego czy stercza. Wszystkie zabiegi przeprowadzane są przez specjalistów urologów z wieloletnim doświadczeniem klinicznym, w 2 nowocześnie wyposażonych salach operacyjnych, przy użyciu znieczulenia dobranego indywidualnie dla każdego pacjenta przez lekarza anestezjologa. Naszym pacjentom umożliwiamy także przeprowadzenie kompleksowej diagnostyki dolegliwości pęcherza moczowego (m.in. nietrzymanie moczu, pęcherz nadreaktywny, śródmiąższowe zapalenie pęcherza moczowego) oraz schorzeń układu moczowego takich jak np. kamica dróg moczowych.
Potrzebujesz konsultacji z urologiem?
Wypełnij poniższy formularz, skontaktuje się z Tobą Opiekun Pacjenta i ustali wszystkie szczegóły konsultacji z lekarzem.
Zakres świadczeń
- leczenie nowotworu prostaty – operacje z wykorzystaniem robota
- biopsja fuzyjna prostaty
- laserowe usuwanie kamieni nerkowych – metoda RIRS
- chirurgia łagodnego przerostu gruczołu krokowego – enukleacja prostay HoLEP
- chirurgia łagodnego przerostu gruczołu krokowego – TURP
- leczenie łagodnego przerostu gruczołu krokowego – REZUM
- leczenie łagodnego przerostu gruczołu krokowego – ECHOLASER
- chirurgia kamicy górnych dróg moczowych
- żylaki powrózka nasiennego
- wlewy dopęcherzowe glikozaminoglikanów (GAG)
- nowotwory układu moczowego
- skrotoplastyka – plastyka moszny
- urologia onkologiczna (guz nerki, pęcherza, rak prostaty) metodą otwartą/laparoskopową
- operacyjne leczenie nietrzymania moczu u mężczyzn (sztuczny zwieracz cewki moczowej)
- wszczepianie protez prącia
- operacje skrzywienia prącia
- operacje rekonstrukcyjne zwężonej cewki moczowej
- operacje wszczepienia protezy jądra
- operacyjne leczenie niepłodności u mężczyzn
- choroby stercza
- andrologia
- wady wrodzone układu moczowego
- nacięcie zwężenia cewki moczowej
- leczenie stulejki metodą obrzezania i plastyki napletka
- operacje wodniaka jądra
- laparoskopowe usuwanie torbieli nerkowej
- laparoskopowa operacja żylaków powrózka nasiennego
Nasi specjaliści
Postawiliśmy na grono specjalistów, którzy swoje doświadczenie zdobywali w polskich i zagranicznych ośrodkach. Dowiedz się więcej o naszych poradniach i kadrze medycznej.
dr. n. med.
dr n. med.
O urologii piszemy na naszym blogu
Jeszcze kilka lat temu możliwość przeprowadzania operacji na odległość wydawała się wizją rodem z filmów science fiction. Dziś dzięki rozwojowi chirurgii robotycznej, telemedycyny i zaawansowanych systemów transmisji danych telechirurgia staje...
Postęp technologiczny w medycynie sprawia, że granice między specjalistami i pacjentami z różnych części świata zaczynają się zacierać. Jednym z najbardziej przełomowych kierunków rozwoju chirurgii jest telechirurgia, czyli wykonywanie zabiegów...
Jeszcze kilka lat temu operacje robotyczne w Polsce były nowością, a pacjenci często kojarzyli je wyłącznie z zagranicznymi klinikami. Dziś sytuacja wygląda zupełnie inaczej. Polska jest miejscem pionierskich wdrożeń systemów...
Chirurgia robotyczna w leczeniu raka prostaty w ostatnich latach zmieniła standardy postępowania operacyjnego. Dzięki precyzji, jaką daje robot chirurgiczny oraz doświadczeniu operatora możliwe jest skuteczne leczenie również u pacjentów z...
Każdy mężczyzna zna to uczucie kiedy organizm nie do końca współpracuje. Nagle pojawia się problem, który wydaje się zbyt prywatny żeby o nim mówić ale zbyt dokuczliwy, by go ignorować....
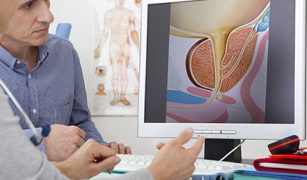
Prostata, znana również jako gruczoł krokowy jest niewielkim narządem męskiego układu rozrodczego, który odgrywa istotną rolę w funkcjonowaniu organizmu. Znajduje się poniżej pęcherza moczowego, otaczając początkowy odcinek cewki moczowej a...
Rak prostaty jest jednym z najczęściej diagnozowanych nowotworów u mężczyzn na całym świecie. Tradycyjnie kojarzony z problemami związanymi z oddawaniem moczu takimi jak częste oddawanie moczu, trudności z rozpoczęciem i...
PSA (Prostate-Specific Antigen), czyli swoisty antygen sterczowy jest białkiem wytwarzanym przez komórki nabłonka gruczołowego prostaty, używanym w diagnostyce medycznej. Jego obecność w krwi jest badana w celu wykrywania i monitorowania...
Prostata, niewielki gruczoł znajdujący się poniżej pęcherza moczowego odgrywa kluczową rolę w męskim układzie rozrodczym. Z wiekiem jednak, może stać się źródłem poważnych problemów zdrowotnych, w tym łagodnego przerostu, stanów...
Rak prostaty to jeden z najczęściej diagnozowanych nowotworów u mężczyzn na całym świecie. Zgodnie z danymi z Krajowego Rejestru Nowotworów w 2020 r. zachorowalności w naszym kraju dotyczyła ponad 14...
Rehabilitacja przed i po prostatektomii, czyli operacyjnym usunięciu gruczołu krokowego jest kluczowym elementem procesu powrotu do zdrowia i pełnej funkcjonalności pacjentów, którzy przeszli przez ten zabieg. W świecie, gdzie raka...
Diagnoza „rak prostaty” dla wielu mężczyzn i ich rodzin jest źródłem ogromnego stresu i lęku. To nie tylko wyzwanie zdrowotne, ale i emocjonalne, które dotyka nie tylko pacjenta, ale również...
Pomysł na wykorzystanie robotyki w chirurgii pojawił się ponad pół wieku ale praktyczne wykorzystanie tego podejścia upowszechniło się dopiero od lat 80. XX wieku. Od tego czasu roboty chirurgiczne coraz...
Rak prostaty to obecnie najczęściej diagnozowany nowotwór wśród męskiej populacji w Polsce. Zgodnie z danymi z Krajowego Rejestru Nowotworów w 2020 r. zachorowalności dotyczyła ponad 14 tys. mężczyzn w naszym...
Roboty chirurgiczne od ponad 20 lat są obecne na salach operacyjnych. Stanowią one cenną alternatywę dla tradycyjnych technik operacyjnych oraz laparoskopii. Chirurgię robotyczną docenili przede wszystkim urolodzy zajmujący się operacyjnym...
Zgodnie z danymi z Krajowego Rejestru Nowotworów w 2020 r. diagnozę rak prostaty usłyszało ponad 14 tys. mężczyzn w Polsce, a prawie 6 tys. zmarło z powodu tego nowotworu. Rak...
Szpital na Klinach pacjentom z rakiem prostaty oferuje wykorzystanie rozszerzonej rzeczywistości (AR) podczas konsultacji. O tym jak nowoczesne technologie pomagają pacjentom onkologicznym zoptymalizować podejmowanie decyzji i zrozumieć plan leczenia rozmawiamy...
Rak prostaty to aktualnie najczęściej wykrywany męski nowotwór w Polsce, który w 2020 r. zgodnie z danymi z Krajowego Rejestru zdiagnozowany został u ok. 14 tys. mężczyzn. Nowotwór ten latami...
Corocznie w Polsce wykrywa się ok. 1100 przypadków raka jądra. Nowotwór ten zwykle dotyka młodych mężczyzn w wieku 20-40 lat, a szczyt zachorowań przypada na 30. rok życia. Niestety współczynnik...
Rak prostaty – najczęstsze pytania pacjentów Rak prostaty to obecnie najczęściej diagnozowany nowotwór u mężczyzn w Polsce. Rocznie odpowiada on za ok. 6 tysięcy zgonów, a wystarczyłoby, żeby każdy mężczyzna...
Prostata, inaczej stercz jest ważnym elementem męskiego układu płciowego, odpowiedzialnym zarówno za możliwość zapłodnienia kobiety, ale także za sprawność seksualną. Choroby gruczołu krokowego dotyczą głównie mężczyzn po 50 roku życia,...
Co roku w Polsce z powodu raka prostaty umiera blisko 6 tys. mężczyzn, a zachorowalność na ten typ nowotworu sięga ok. 16 tys. Aktualnie rak gruczołu krokowego zajmuje niechlubne pierwsze...
Prostata jest gruczołem u mężczyzn zlokalizowanym w miednicy mniejszej, który pomaga w wytwarzaniu płynu transportującego plemniki. Prostata młodego mężczyzny jest wielkości orzecha włoskiego ale wraz z upływem czasu na skutek...
Co roku w Polsce z powodu raka prostaty umiera 5,5 tys. mężczyzn, a zachorowalność na ten typ nowotworu sięga ponad 16 tys. Aktualnie jest to nowotwór, który zajmuje niechlubne pierwsze...
Jak będzie wyglądał seks po zabiegu usunięcia prostaty? To pytanie zadaje większość mężczyzn kwalifikowanych do operacyjnego leczenia raka gruczołu krokowego. Pomimo, że głównym celem operacji jest całkowite usunięcie nowotworu, to...
Czynnikiem ryzyka jest wszystko, co zwiększa zachorowalność na daną chorobę. Różne rodzaje nowotworów mają różne czynniki ryzyka, niektóre z nich takie jak palenie czy zła dieta, można zmienić, innych natomiast...
Rozrost prostaty to proces, do którego dochodzi u mężczyzn ok. 45 roku życia na skutek zmian hormonalnych. Powiększanie się gruczołu krokowego następuje w sposób stopniowy, w efekcie prowadząc do ucisku...
Pandemia koronawirusa z pewnością przyczyniła się do globalnego zagrożenia zdrowia, a w szczególności zagrożenie to dotyczy osób z chorobami onkologicznymi, takimi jak na przykład rak prostaty. Na dość mocne ograniczenia...
Właściwym specjalistą w przypadku wszystkich chorób prostaty jest urolog, który na podstawie przeprowadzonego wywiadu i zgłaszanych przez pacjenta dolegliwości ustala określoną ścieżkę diagnostyczną. W przypadku podejrzenia łagodnego przerostu gruczołu krokowego...
Tak jak każda nieleczona choroba również łagodny przerost prostaty może prowadzić do licznych i czasem całkiem poważnych konsekwencji. Najczęściej wskutek ucisku powiększonej prostaty dochodzi do zamknięcia światła przewodu moczowego czego...
Łagodny przerost prostaty to schorzenie, które dotyka statystycznie co drugiego mężczyzny po 55 roku życia. Prostata, zwana też sterczem oraz gruczołem krokowym jest elementem układu moczowo-płciowego mężczyzny, której główną rolą...
Warto na początek wiedzieć, czym jest prostata i za co odpowiada w męskim organizmie. Otóż prostata jest pojedynczym narządem występującym w miednicy mniejszej wyłącznie u mężczyzn. Waży ok. 20-30 gramów,...
Rak jądra to jeden z najczęściej występujących nowotworów u młodych mężczyzn. Nowotwory jąder stanowią około 1,5% wszystkich nowotworów złośliwych, a współczynnik standaryzowany wynosi 5 zachorowań na 100 tys. mieszkańców w...
Prostata – inaczej gruczoł krokowy – ma wielkość orzecha włoskiego, ulokowana jest tuż pod pęcherzem moczowym i otacza cewkę moczową. Problemy z prostatą pojawiają się najczęściej u mężczyzn powyżej...
Robot chirurgiczny to cenna alternatywa dla tradycyjnych technik wykorzystywanych w chirurgii. Łączy w sobie zalety niskiej inwazyjności z niezrównaną precyzją działania, przewyższającą możliwości wcześniejszych rozwiązań. Chirurg otrzymuje transmisję obrazu z...