Papierowa mapa versus wirtualna droga osadzona w samochodowej nawigacji. Gry, w których spotykają się wyimaginowane postacie uwidaczniane na ekranie smartfonów na tle rzeczywistego środowiska widzianego w obiektywie wbudowanej w telefonie kamery. Te wszystkie technologiczne zmiany, to rzeczywistość rozszerzona, która coraz mocniej osadza się w naszym codziennym życiu. To sprawia, że coraz bardziej naturalne jest dla nas złożenie dwóch obrazów: rzeczywistego i cyfrowego. Podobna rewolucja nie mogła ominąć tak ważnej dziedziny, jaką jest medycyna. Dokładna wizualizacja 3D narządów i precyzyjne mapowanie ewentualnych zmian nowotworowych, to nie science fiction, ale rzeczywistość rozszerzona w służbie pacjentom.
Rzeczywistość rozszerzona – co niesie dla pacjentów?
Definicja rozszerzonej rzeczywistości – AR, czyli augmented reality, została stworzona przez amerykańskiego naukowca Ronalda T. Azumę, poprzez którą określił zasady odróżniające tę technologię od rzeczywistości wirtualnej. System pozwala łączyć obraz świata realnego z rzeczywistością stworzoną przez komputer. Te interaktywne obrazy nakładając się na siebie, sugerują współistnienie, a tym samym „oszukują” wzrok użytkowników. To natomiast umożliwia wykonywanie ruchów we wszystkich wymiarach z zachowaniem nakładania się obu obrazów. To niezwykle istotne w medycynie, gdzie AR pozwala na użycie nowoczesnej technologii, a wszystko to w celu jeszcze szybszego rozpoznawania pacjentów z chorobą nowotworową.
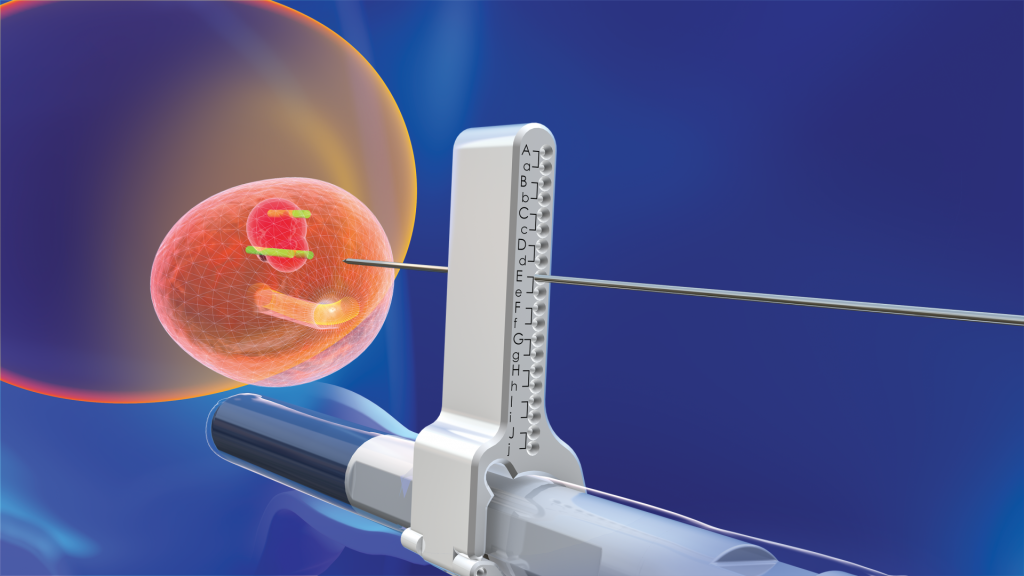
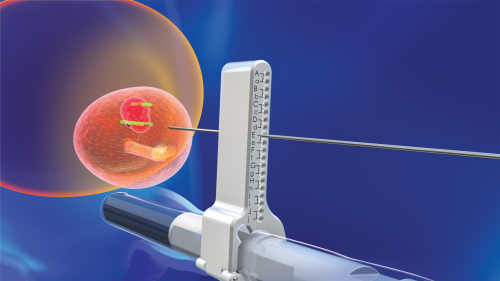
Przykładem jest chociażby stosowany w krakowskim Szpitalu na Klinach system obrazowania fuzyjnego, wykorzystujący technologię rzeczywistości rozszerzonej, czyli elastyczna, fuzyjna biopsja prostaty, umożliwiająca połączenie dowolnego badania rezonansu magnetycznego MRI z obrazem ultrasonograficznym w czasie rzeczywistym. To niezwykle istotne z uwagi na częstość występowania tego typu nowotworu, jakim jest rak prostaty. Jak wykazują statystyki, to jeden z najczęstszych nowotworów występujących wśród mężczyzn.
Rak prostaty łatwiejszy w diagnozowaniu dzięki AR
W Polsce co roku ujawnia się 16 tys. nowych zachorowań. A ryzyko wystąpienia tego typu nowotworu wzrasta z wiekiem, co przy starzejącym się społeczeństwie daje pewność, że tego typu zachorowań będzie jeszcze więcej. Mężczyźni już po 45. roku życia znajdują się w grupie ryzyka, jednak szczyt zachorowania na raka prostaty występuje u mężczyzn pomiędzy 60. a 70. rokiem życia.
Czynniki związane z podwyższonym ryzykiem rozwoju raka prostaty to także obciążenie genetyczne, czyli rak stercza występujący w rodzinie, np. u ojca, brata lub dziadka. Obciążenie może stanowić również otyłość, spożywanie produktów wysokotłuszczowych, czy siedzący tryb życia. Warto również zwracać uwagę na nawracające infekcje dolnych dróg moczowych, które mogą mieć wpływ na pojawienie się raka prostaty. Dlatego też w ramach profilaktyki wskazana jest aktywność fizyczna, dieta bogata w warzywa, owoce, jak i produkty zbożowe. Taki styl życia może stanowić bazę ochronną przed zachorowaniem na raka prostaty.
Oczywiście poza koniecznością zmniejszenia wpływu czynników ryzyka, konieczne jest również jak najszybsze rozpoznawanie choroby nowotworowej. Temu też właśnie służą badania przesiewowe oraz inne metody z użyciem zaawansowanych technologii, pozwalające na wcześniejsze postawienie prawidłowej diagnozy, a przez to włączenie skutecznego leczenia i zwiększanie szans na skuteczne wyleczenie. Wśród różnorodnych metod, to właśnie wirtualna rzeczywistość pozwala szybko i skutecznie diagnozować pacjentów w sytuacjach, gdzie standardowa diagnostyka zawodzi.
Regularne badania to większa i szybsza skuteczność diagnozowania
W większości przypadków nowotwór prostaty nigdy nie daje oczywistych objawów. Może jednak w wielu wypadkach zostać wykryty poprzez oznaczanie stężenia swoistego antygenu sterczowego (PSA) i biopsję gruczołu krokowego.
To, co powinno zaniepokoić i być wskazaniem do wykonania biopsji, to zdecydowanie nieprawidłowości stwierdzone w badaniu per rectum, podwyższony poziom PSA, nieprawidłowości w badaniu TRUS bądź rezonansu magnetycznego, jak również nieprawidłowy wynik biopsji płynnej. U pacjentów, u których przed biopsją wykonany był rezonans magnetyczny, można wykonać tzw. biopsję fuzyjną, która dzisiaj jest najdoskonalszą, bo najbardziej precyzyjną metodą diagnostyczną.
Biopsja fuzyjna to element rzeczywistości rozszerzonej
Możliwość postawienia szybkiej diagnozy, nawet niewielkich zmian w prostacie, daje wymierny skutek dla pacjentów. Urządzenie do wykonywania biopsji fuzyjnej łączy ze sobą obraz rezonansu magnetycznego miednicy z badaniem USG z jednoczesnym zastosowaniem pozycjonowania obrazów poprzez śledzenie położenia narządu w obrazie USG. Dzięki temu uzyskuje się najwyższy odsetek pozytywnych biopsji, zarówno dla zmian widocznych, jak i niewidocznych tylko w badaniu USG. Po każdym pobraniu materiału z prostaty urządzenie wykonuje dodatkową akwizycję objętościową obrazów w celu korekty fuzji i zapewnienia najlepszej precyzji dalszego badania. Połączenie tych dwóch technik poprawia częstotliwość wykrywania nowotworu względem klasycznej biopsji wielopunktowej.
Dlatego już samo podejrzenie raka prostaty powinno być wskazaniem do wykonania elastycznej biopsji fuzyjnej z MRI, dzięki czemu można od razu uzyskać pewność co do występowania nowotworu lub jego wykluczenia. Metoda ta bowiem ma istotnie wyższy odsetek prawdziwie dodatnich wyników spośród wszystkich dostępnych biopsji łączących obrazowanie. Wyniki badań wskazują na porównywalne wyniki przy pobraniu dwóch bioptatów celowanych z dwunastoma wycinkami pobranymi w metodzie klasycznej.
Co dodatkowo ważne z perspektywy pacjentów, badanie jest małoinwazyjne i bezpieczne, ponadto wykonywane w znieczuleniu, a całkowity czas pobytu w szpitalu to ok. 2,5 godziny.
Badania to potwierdzają
W jednym z badań przeprowadzonych nagrupie 88 pacjentów, u których średnia wieku wynosiła 63 lata, średnie stężenie PSA: 8,2 ng/ml, a średnia objętość prostaty 40 ml porównano precyzję pobranych wycinków. Wyniki badania wykazały większy odsetek pozytywnych biopsji w przypadku zastosowania elastycznego obrazowania fuzyjnego w porównaniu z biopsją poznawczą, która polega na porównywaniu obrazów MRI i USG przez badającego.
Dlatego biopsja fuzyjna prostaty pokonuje ograniczenia biopsji klasycznej, a przede wszystkim trudność w uwidocznieniu ognisk złośliwych. Badanie USG tylko w 30% pozwala je uwidocznić. Klasyczna biopsja prostaty pozostaje więc w większości przypadków tzw. biopsją mappingową, czyli poszukiwaniem obszarów rozrostu złośliwego i wiąże się z pobraniem zwykle 10-12 wycinków z różnych miejsc gruczołu. Wiarygodność tak wykonanej biopsji pozostaje wątpliwa, bo pomija około 21-47% raków prostaty.
Nie bez znaczenia są również własne doświadczenia krakowskiego Szpitala na Klinach, który w swojej codziennej praktyce stosuje badanie biopsji fuzyjnej. Takie postępowanie pozwala na postawienia szybkiego rozpoznania, szczególnie w grupie mężczyzn z niewielkimi, pojedynczymi zmianami. Ponadto urządzenie można wykorzystać do kolejnej biopsji, kiedy ryzyko wystąpienia nowotworu jest wysokie.
Gdzie wykonać biopsję fuzyjną w Polsce?
Pierwszy ośrodek, w którym wykonywana jest biopsja fuzyjna, znajduje się w Małopolsce, w krakowskim Szpitalu na Klinach – ul. Kostrzewskiego 47. To pierwsza placówka medyczna w Małopolsce, która posiada najnowocześniejszy system do biopsji fuzyjnej prostaty Koelis Trinity.