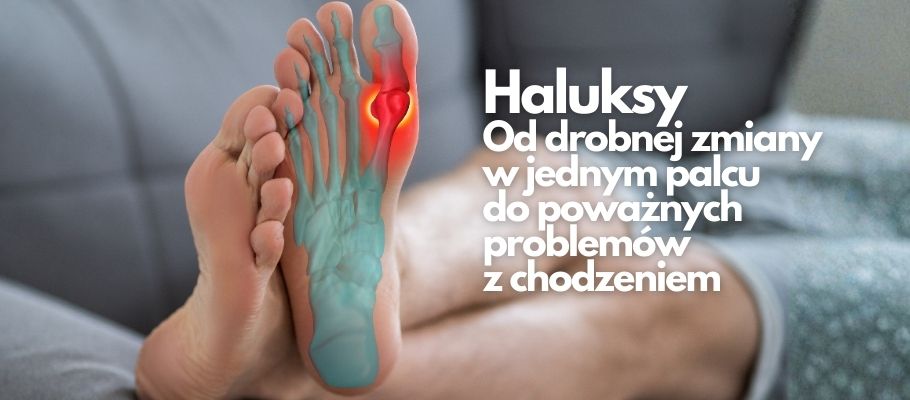
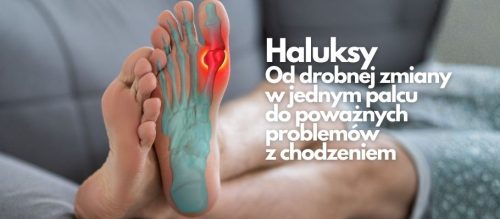
To schorzenie często rozwija się powoli i przez długi czas nie powoduje silnego bólu, dlatego wiele osób ignoruje pierwsze objawy. Deformacja palucha koślawego z czasem jednak postępuje – wpływa na ustawienie całej stopy, zmienia biomechanikę chodu i może prowadzić do kolejnych przeciążeń oraz dolegliwości bólowych. W zaawansowanych przypadkach ogranicza sprawność i utrudnia codzienne funkcjonowanie.
O tym, dlaczego haluksy są tak powszechnym problemem oraz jakie metody leczenia oferuje współczesna ortopedia, opowiada Mateusz Job, ortopeda ze Szpitala na Klinach w Krakowie.
Skąd biorą się haluksy? Czy to naprawdę wina butów?
Kiedyś, czekając w przychodni, zwróciłam uwagę na starszego mężczyznę. Każdy krok sprawiał mu wyraźną trudność. Patrząc na jego buty, zauważyłam charakterystyczne uwypuklenie w okolicy dużego palca – materiał był wyraźnie wypchany na bok. Pomyślałam wtedy: przecież nie chodził całe życie w szpilkach. Skąd więc biorą się haluksy? I dlaczego jedne osoby zmagają się z tą deformacją, a inne nie?
Mateusz Job, specjalista ortopedii i traumatologii narządu ruchu w Szpitalu na Klinach w Krakowie:
Wbrew powszechnej opinii najważniejszym czynnikiem w rozwoju palucha koślawego nie są buty, ale genetyka. Jeśli ktoś dziedziczy predyspozycję do tej deformacji, z dużym prawdopodobieństwem problem pojawi się niezależnie od stylu życia czy rodzaju obuwia. Zdecydowanie częściej dotyczy to kobiet.
Predyspozycje rodzinne często łączą się z większą wiotkością więzadeł i nadmierną ruchomością stawów. Wynika to m.in. z budowy tkanek i składu kolagenu. W takich sytuacjach staw śródstopno-paliczkowy jest mniej stabilny, co sprzyja stopniowemu odchylaniu palucha w stronę pozostałych palców. Obuwie może przyspieszyć proces, ale rzadko jest jego pierwotną przyczyną. Dlatego w praktyce często widzimy całe rodziny, w których kilka kobiet w kolejnych pokoleniach ma podobny problem ze stopami.
Patrząc na tego mężczyznę, miałam wrażenie, że każdy krok sprawia mu ogromny dyskomfort. Poruszał się bardzo ostrożnie, jakby obawiał się postawić stopę pewniej. Czy to może być przykład skrajnie zaawansowanych haluksów?
Mateusz Job: To bardzo możliwe. W zaawansowanym stadium paluch koślawy potrafi znacząco zaburzyć sposób chodzenia. Na szczęście dziś coraz rzadziej spotykamy osoby, które przez kilkadziesiąt lat nie podejmowały żadnego leczenia. Świadomość pacjentów jest większa, choć nadal wiele osób zgłasza się dopiero wtedy, gdy problem zaczyna realnie utrudniać codzienne funkcjonowanie.
W początkowej fazie deformacja zwykle nie boli. To właśnie dlatego bywa bagatelizowana. Z czasem jednak ustawienie palucha stopniowo się pogarsza, a zmiany obejmują cały przodostopie. Dochodzi do zaburzenia biomechaniki chodu – stopa zaczyna być obciążana w nieprawidłowy sposób.
W kolejnych etapach mogą pojawić się palce młotkowate, przeciążenia głów kości śródstopia, bolesne modzele czy odciski. Wtedy nie jest to już wyłącznie problem estetyczny, ale realne źródło bólu i ograniczenia sprawności. Pacjent zaczyna chodzić ostrożnie, skraca krok, a nawet zmienia sposób stawiania stopy, żeby uniknąć bólu.
Wspomniał Pan o palcach młotkowatych. Co dokładnie oznacza ta deformacja?
Mateusz Job: To zmiana, która bardzo często rozwija się jako następstwo zaawansowanego palucha koślawego. Kiedy duży palec stopniowo odchyla się w stronę pozostałych, zaczyna na nie napierać. Z czasem pozostałe palce tracą swoje prawidłowe ustawienie – unoszą się ku górze i ulegają zgięciu w stawach, przyjmując nienaturalną, „złamana” pozycję.
W efekcie pojawia się problem z dopasowaniem obuwia, a ucisk w miejscach zgięcia powoduje bolesne otarcia i odciski. W bardzo zaawansowanych przypadkach również sam paluch może ulec znacznemu zniekształceniu i ustawić się pod dużym kątem względem osi stopy. To już etap, który wyraźnie wpływa na komfort chodzenia i codzienne funkcjonowanie.
W jakim wieku najczęściej zaczynają się problemy z haluksami? Czy takie zmiany można zauważyć już u dzieci?
Mateusz Job: Zdecydowanie najczęściej pierwsze objawy pojawiają się u osób dorosłych, zwykle między 20. a 40. rokiem życia. To okres, w którym deformacja zaczyna być widoczna i stopniowo się pogłębia. Wiele zależy jednak od indywidualnych predyspozycji.
Zdarza się również tzw. młodzieńczy paluch koślawy, który rozwija się już w wieku nastoletnim. Dotyczy to przede wszystkim dziewcząt z obciążeniem rodzinnym oraz zwiększoną wiotkością więzadeł. U takich osób stawy są mniej stabilne, co sprzyja wcześniejszemu pojawieniu się deformacji.
Warto podkreślić, że im wcześniej zauważymy pierwsze zmiany, tym większe są możliwości spowolnienia postępu choroby.
Czy każda deformacja palucha oznacza konieczność operacji?
Mateusz Job: Zdecydowanie nie. Samo odchylenie palucha nie jest jeszcze wskazaniem do zabiegu. O leczeniu operacyjnym myślimy przede wszystkim wtedy, gdy pojawia się ból, stan zapalny w okolicy stawu lub trudności z noszeniem zwykłego obuwia. Jeśli zmiana ma wyłącznie charakter estetyczny i nie powoduje dolegliwości, najczęściej wystarcza obserwacja oraz postępowanie zachowawcze.
Bardzo ważnym elementem kwalifikacji jest badanie radiologiczne. To właśnie zdjęcie RTG pozwala ocenić stopień deformacji, czyli m.in. kąty ustawienia kości śródstopia i paliczków palucha. Dopiero na tej podstawie możemy określić, czy leczenie operacyjne jest zasadne i jaki jego zakres będzie najbardziej odpowiedni.
Czy to prawda, że przy ocenie haluksów ortopeda dosłownie „liczy kąty”? Przyznam, że nie spodziewałam się, że w gabinecie lekarskim aż tak przydaje się matematyka.
Mateusz Job: Wbrew pozorom – bardzo się przydaje. Nowoczesna ortopedia opiera się nie tylko na doświadczeniu klinicznym, ale również na precyzyjnych pomiarach. W przypadku palucha koślawego analizujemy konkretne kąty między kośćmi śródstopia a paliczkiem palucha. To właśnie one pokazują, jak bardzo deformacja jest zaawansowana.
Te wartości nie są przypadkowe – obowiązują międzynarodowe kryteria, które pomagają obiektywnie ocenić stopień zniekształcenia. Na podstawie pomiarów możemy określić, czy zmiana jest łagodna, umiarkowana czy zaawansowana, a także dobrać odpowiednią metodę leczenia.
Relacja pomiędzy kośćmi, ich wzajemne ustawienie i stopień odchylenia decydują o tym, czy w danym przypadku wystarczy postępowanie zachowawcze, czy potrzebna będzie operacja. Można więc powiedzieć, że geometria naprawdę ma w ortopedii swoje miejsce.
Czy zdjęcie RTG to pierwszy krok w rozpoznaniu problemu haluksów?
Mateusz Job: Tak, podstawowym badaniem jest rentgen stopy wykonany w pozycji stojącej, czyli przy pełnym obciążeniu. To bardzo istotne, ponieważ tylko w takiej sytuacji widzimy, jak stopa zachowuje się pod wpływem ciężaru ciała. Badanie wykonane „w powietrzu” nie oddaje rzeczywistego ustawienia kości ani skali deformacji.
Na podstawie zdjęcia RTG dokonujemy dokładnych pomiarów – oceniamy kąty między kośćmi i analizujemy ich wzajemne położenie. To pozwala określić stopień zaawansowania zmian oraz zaplanować właściwe leczenie.
Warto też wyjaśnić jedną rzecz. Pacjenci bardzo często używają słowa „haluks” jako określenia każdej dolegliwości w obrębie dużego palca. Tymczasem z medycznego punktu widzenia problemów może być kilka. Oprócz palucha koślawego rozpoznajemy na przykład paluch sztywny, zmiany zwyrodnieniowe stawu śródstopno-paliczkowego czy ograniczenie ruchomości wynikające z zupełnie innych przyczyn.
Można powiedzieć, że dla wielu osób „haluks” to każda deformacja palucha, ale dla ortopedy to konkretna jednostka chorobowa, którą trzeba odróżnić od innych patologii. Dlatego tak ważna jest dokładna diagnostyka i rozmowa z pacjentem, aby wyjaśnić, z czym dokładnie mamy do czynienia.
Wiele osób zanim zdecyduje się na wizytę u specjalisty, próbuje radzić sobie samodzielnie. Ćwiczenia, wkładki ortopedyczne, silikonowe separatory między palce – czy takie metody rzeczywiście pomagają?
Mateusz Job: Warto jasno powiedzieć: metody zachowawcze nie są w stanie cofnąć już istniejącej deformacji. Jeśli paluch jest odchylony, nie „wyprostujemy” go ćwiczeniami ani wkładką. Takie rozwiązania mogą natomiast przynieść ulgę i poprawić komfort chodzenia.
– Separatory czy odpowiednio dobrane wkładki zmniejszają ucisk w obuwiu i mogą ograniczać dolegliwości bólowe. Czasem pomagają też spowolnić postęp zmian, zwłaszcza na wczesnym etapie. Nie wpływają jednak na trwałą korekcję ustawienia kości.
Na dziś nie dysponujemy skuteczną metodą nieoperacyjną, która odwracałaby rozwiniętą deformację palucha koślawego. Jeśli zmiany są zaawansowane i powodują ból, jedyną metodą przyczynową pozostaje leczenie chirurgiczne.
Słowo „operacja” wciąż budzi u wielu pacjentów lęk
Mateusz Job: To naturalne. Przez lata zabiegi korygujące haluksy kojarzyły się z dużą ingerencją chirurgiczną, znacznym bólem pooperacyjnym i długą rekonwalescencją. Rzeczywiście, dawniej stosowane metody były bardziej obciążające dla pacjenta, a ryzyko nawrotu deformacji bywało większe.
Dziś sytuacja wygląda zupełnie inaczej. Współczesna chirurgia stopy opiera się na technikach małoinwazyjnych oraz precyzyjnym planowaniu zabiegu na podstawie pomiarów radiologicznych. Dzięki temu operacje są mniej traumatyczne dla tkanek, a powrót do sprawności przebiega szybciej. Zmieniło się nie tylko samo podejście chirurgiczne, ale też komfort pacjenta w okresie pooperacyjnym.
Na czym polega ta nowoczesna metoda? Jak wygląda zabieg w praktyce?
Mateusz Job: Jedną z technik, którą stosuję, jest metoda określana skrótem MICA, czyli małoinwazyjna osteotomia typu Chevron i Akin. To zabieg wykonywany przez bardzo niewielkie, kilkumilimetrowe nacięcia skóry. Nie otwieramy szeroko stawu – pracujemy w sposób precyzyjny, przy użyciu specjalistycznych narzędzi oraz pod kontrolą aparatu RTG.
Kość jest odpowiednio nacinana poza obrębem stawu, a następnie ustawiana w prawidłowej osi. Po skorygowaniu deformacji stabilizujemy ją za pomocą tytanowych śrub, które utrzymują nowe ustawienie do czasu zrostu. Dzięki temu konstrukcja jest stabilna, a pacjent może stosunkowo szybko obciążać stopę.
Cały zabieg trwa zwykle około 20–30 minut i odbywa się w znieczuleniu. Wykonujemy trzy lub cztery bardzo małe nacięcia, zazwyczaj o długości 2–3 milimetrów. To zupełnie inne podejście niż klasyczne operacje sprzed lat.
Co ważne, pacjent może wstać i chodzić już w dniu zabiegu, oczywiście w specjalnym bucie pooperacyjnym. Rekonwalescencja jest zdecydowanie krótsza, a dolegliwości bólowe zwykle niewielkie.
Tego typu procedura wymaga odpowiedniego doświadczenia oraz specjalistycznego sprzętu. W Szpitalu na Klinach w Krakowie dysponujemy zapleczem, które umożliwia wykonywanie takich małoinwazyjnych operacji zgodnie z aktualnymi standardami światowymi.
A co ze śrubami stabilizującymi kość? Czy trzeba je później usuwać?
Mateusz Job: W zdecydowanej większości przypadków pozostają one w stopie na stałe i nie powodują żadnych dolegliwości. Wykonane są z tytanu, czyli materiału dobrze tolerowanego przez organizm. Nie stanowią przeciwwskazania do rezonansu magnetycznego i nie wpływają na codzienne funkcjonowanie pacjenta.
W ortopedii obowiązują zasady mechaniki. Jeśli przecinamy kość, korygujemy jej ustawienie i przesuwamy fragmenty, musimy je następnie stabilnie połączyć. To trochę jak przy łączeniu dwóch elementów konstrukcyjnych – aby utrzymać je w nowym położeniu, potrzebne jest trwałe mocowanie. W naszym przypadku tę rolę pełnią właśnie śruby. Co ważne, również one wprowadzane są przez niewielkie nacięcia, bez dużych cięć chirurgicznych. To specjalistyczne implanty przeznaczone do tej konkretnej techniki operacyjnej.
Jak wygląda powrót do sprawności po takim zabiegu?
Mateusz Job: Pacjent może obciążać operowaną stopę już w dniu zabiegu, oczywiście w specjalnym obuwiu pooperacyjnym. To duża zmiana w porównaniu z dawnymi metodami. Po około sześciu tygodniach zwykle możliwy jest powrót do standardowego obuwia. Ból pooperacyjny jest zdecydowanie mniejszy niż kiedyś i najczęściej ogranicza się do pierwszych kilku dni.
Czy dobrze wykonana operacja daje trwały efekt?
Mateusz Job: Jeśli metoda zostanie właściwie dobrana do rodzaju i stopnia deformacji, ryzyko nawrotu jest bardzo niskie. Stopa odzyskuje prawidłowe ustawienie i funkcję, a pacjent może wrócić do normalnej aktywności bez bólu. Dodatkowo dzięki małoinwazyjnej technice blizny są niewielkie i z czasem praktycznie niewidoczne.